Helfen Nikotinpflaster bei Long-COVID?: Kampf gegen die Müdigkeit
Quelle: apotheken.de | 18.09.2025 | mauritius images / Science Source / Doug Martin
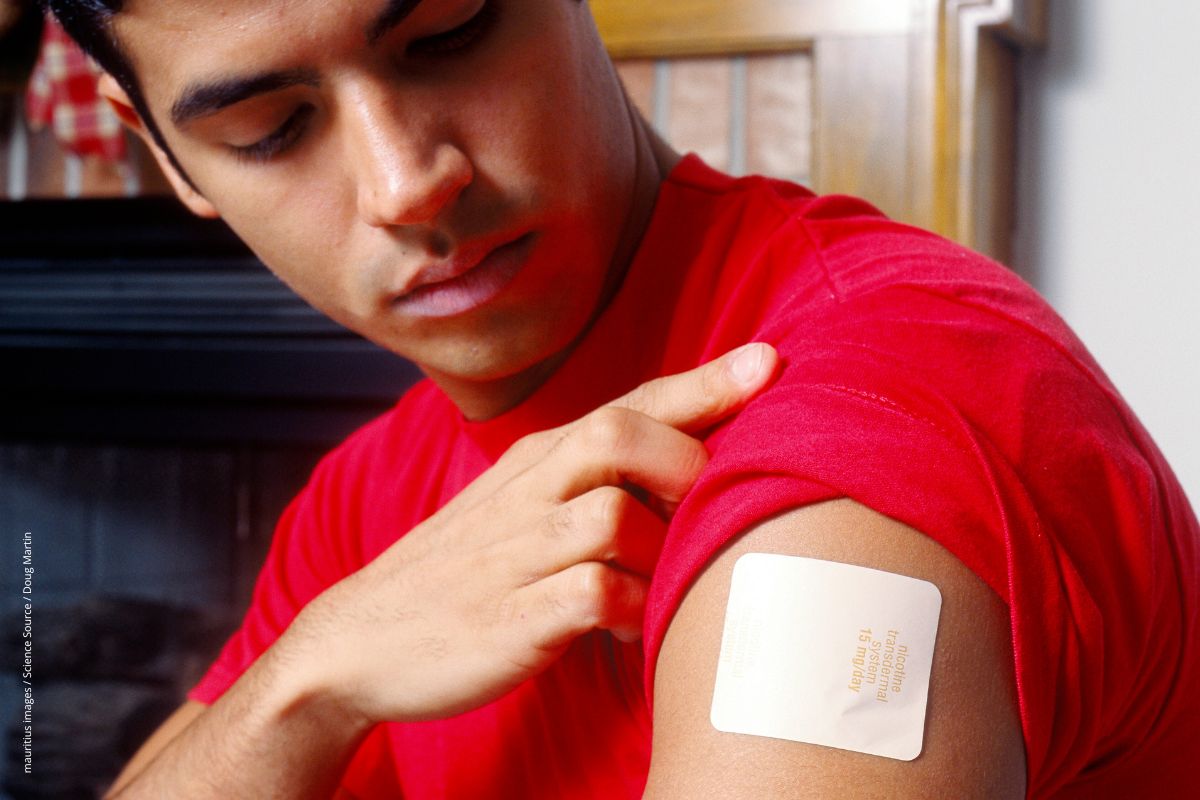 Eigentlich wurden Nikotinpflaster für die Raucherentwöhnung entwickelt. Doch offenbar haben sie noch andere Qualitäten: Einer aktuellen Studie zufolge helfen sie auch bei Long COVID – zumindest gegen Müdigkeit und kognitive Einbußen.
Eigentlich wurden Nikotinpflaster für die Raucherentwöhnung entwickelt. Doch offenbar haben sie noch andere Qualitäten: Einer aktuellen Studie zufolge helfen sie auch bei Long COVID – zumindest gegen Müdigkeit und kognitive Einbußen. Jede Zehnte leidet länger
Bis zu 10 Prozent der COVID-19-Infizierten entwickeln anhaltende Gesundheitsbeeinträchtigungen, die unter dem Begriff Long COVID zusammengefasst werden. Dazu gehören insbesondere Müdigkeit, Kurzatmigkeit und kognitive Funktionsstörungen wie eine schlechtere Konzentration. Zur Behandlung werden Reha-Maßnahmen und psychologische Unterstützung eingesetzt, daneben auch Medikamente wie Antidepressiva, Antihistaminika oder Schmerzmittel.
Auch Nikotinpflaster wurden bezüglich ihrer Wirkung auf Long COVID untersucht. Deutsche Forschende der Universitätsmedizin Leipzig haben dafür Long-COVID-Patient*innen über zehn Tage hinweg mit Nikotinpflastern behandelt. Davor und danach füllten die 231 Studienteilnehmenden einen Fragebogen zu ihrem Befinden aus.
Bei drei Viertel der Betroffenen weniger Beschwerden
Die Nikotinzufuhr über die Haut war effektiv: 73% der Studienteilnehmenden zeigten einen deutlichen Rückgang ihrer Beschwerden und fühlten sich nach der Nikotintherapie deutlich besser, berichtet die Arbeitsgruppe.
Doch wie kommt diese Wirkung zustande? Als Auslöser von Long COVID gelten u.a. Proteine des Coronavirus, die bei der Infektion in die Zellen gelangen. Im Gehirn besetzen sie wichtige Rezeptoren und blockieren dadurch die gesunde Kommunikation im Nervensystem. Dies erkläre sehr gut die neurologischen Long-COVID-Beschwerden wie kognitive Einbußen, Müdigkeit und Stimmungsverschlechterung, sagen die Forschenden.
Doch nicht nur Viruspartikel, auch Nikotinmoleküle binden an die genannten Rezeptoren. Dadurch können sie die Viruspartikel regelrecht verdrängen. Nachweisen lässt sich das mit einem speziellen bildgebenden Verfahren, der PET-CT/MRT. Diese Untersuchung wurde bei einer Teilnehmerin der Studie vor und nach der Nikotintherapie durchgeführt.
Viruspartikel vom Rezeptor verdrängt
In den Aufnahmen vor der Therapie waren die Rezeptoren noch mit Viruspartikeln besetzt. Nach der zehntägigen Behandlung mit Nikotinpflastern ließ sich deutlich erkennen, dass das Nikotinmolekül die Rezeptoren von den viralen Proteinen befreit hatte. In der Folge war wieder eine normale Signalübertragung möglich, was die Beschwerden der Patientin deutlich linderte.
Jetzt gilt es, diese Ergebnisse mit weiteren, größeren Studien zu untermauern. Bis dahin können Betroffene versuchen, ihre Symptome mit einer niedrig dosierten Nikotinpflastertherapie zu lindern. Zur Sicherheit suchen sie dafür am besten vorher ärztlichen Rat.
Aus gesundheitlichen Gründen mit dem Rauchen anzufangen, ist natürlich keine Option, warnen die Forschenden. Die negativen Auswirkungen des Rauchens überwiegen die möglichen positiven Wirkungen des Nikotins bei weitem.
Quellen: ptaheute, Bioelectronic Medicine
Blutspenden als Schutz vor Blutkrebs?: Gesunde Reaktion
Quelle: apotheken.de | 04.09.2025 | mauritius images / Westend61 / Seventyfour
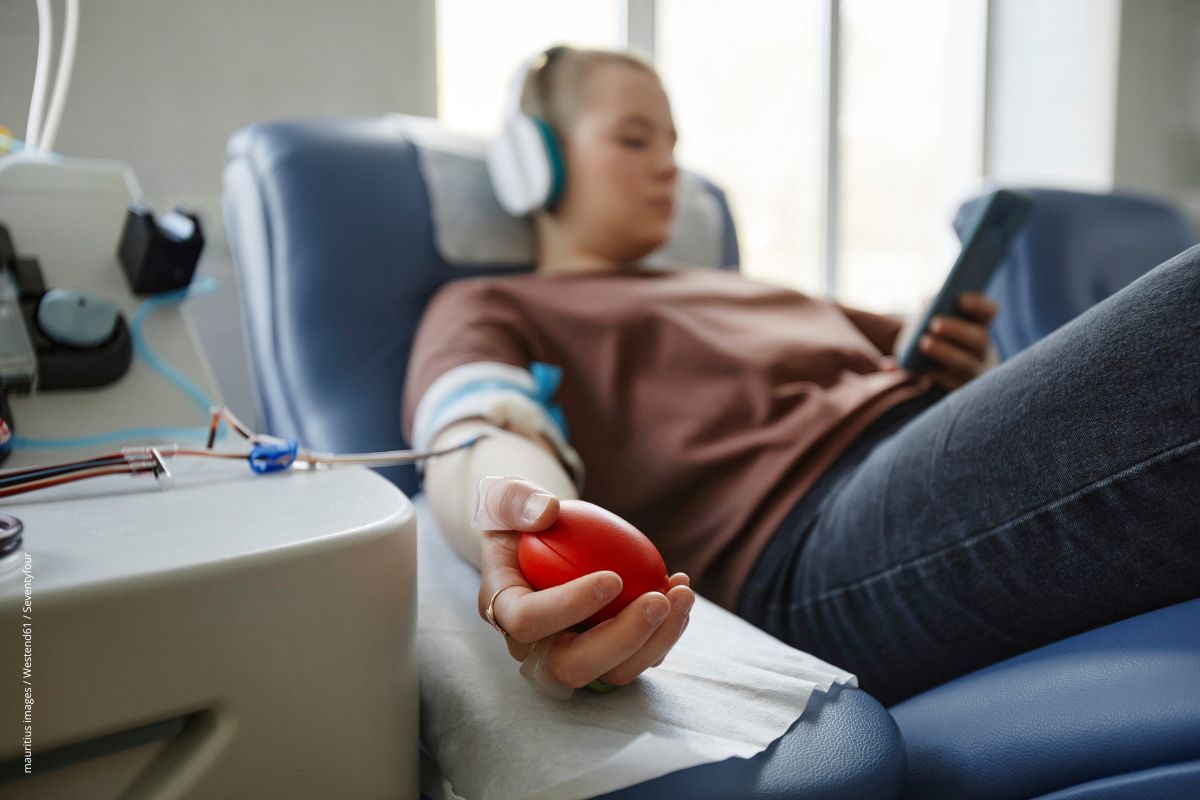 Wer Blut spendet, tut nicht nur etwas Gutes für die Allgemeinheit: Möglicherweise schützen regelmäßige Blutspenden auch vor Krebs.
Wer Blut spendet, tut nicht nur etwas Gutes für die Allgemeinheit: Möglicherweise schützen regelmäßige Blutspenden auch vor Krebs. Blutproduktion auf Hochtouren
Wenn der Körper Blut verliert, läuft die Produktion neuer Blutzellen im Knochenmark auf Hochtouren. Das geschieht auch bei regelmäßigen Blutspenden. Theoretisch könnte durch die starke Aktivierung der Stammzellen im Knochenmark die Mutation zu bösartigen Zellen gefördert werden – also die Gefahr für Blutkrebs (Leukämie) ansteigen. Dass womöglich das Gegenteil der Fall ist, konnte eine Gruppe von Forschenden jetzt zeigen.
Unterschiedliche Mutationen
Sie verglichen die Blutproben von 219 älteren Männern, die in ihrem Leben mehr als 100 Mal Blut gespendet hatten mit denen von 217 Männern und Frauen, die dies im gleichen Zeitraum nur bis zu 10 Mal getan hatten. Die genetische Vielfalt der Blutzellen war in beiden Gruppen gleich groß. Das bedeutet, dass die im Alters zunehmenden Veränderungen am Erbgut etwa gleich häufig waren. Unterschiede zeigten sich jedoch, wo diese Mutationen auftraten.
Bei den Vielspendern zeigten sich die Mutationen insbesondere an den Regionen des Erbguts, die bekanntermaßen keinen Blutkrebs begünstigen. Bei den anderen Studienteilnehmenden waren dagegen riskante, präleukämische Veränderungen häufiger.
Vorzeichen für Blutkrebs
Das unterstrich auch der Tierversuch: Es zeigte sich, dass die in Mäuse injizierten Stammzellen der Vielspender das Wachstum normaler gesunder roter Blutkörperchen förderten. Die Zellen der Wenigspender*innen, also die Zellen mit präleukämischen Veränderungen, lösten dagegen einen deutlichen Anstieg weißer Blutkörperchen aus. Das wird als mögliches Vorzeichen für Blutkrebs interpretiert.
Diesen Versuchen zufolge führt die Reaktion auf häufige Blutspenden nicht zu bösartigen Mutationen in den Stammzellen, sondern zu einer gesunden Blutproduktion. Regelmäßiges Blutspenden könnte dadurch vor Blutkrebs schützen, mutmaßen die Forscher*innen.
Quelle: Blood
Wo Musiktherapie hilft: Von Krebskranken bis Frühchen
Quelle: apotheken.de | 28.08.2025 | mauritius images / Westend61 / Ok Shu
 Musik ist mehr als ein Sinnesgenuss: Als Therapie hilft sie Parkinsonkranken, Menschen nach einem Schlaganfall, Krebspatient*innen und sogar Frühgeborenen.
Musik ist mehr als ein Sinnesgenuss: Als Therapie hilft sie Parkinsonkranken, Menschen nach einem Schlaganfall, Krebspatient*innen und sogar Frühgeborenen. Schon im alten China angewendet
Schon in alten Hochkulturen wie China und Ägypten setzte man Musik zu heilenden Zwecken in religiösen Ritualen ein. Als systematische Therapie wird sie seit den 1940er-Jahren genutzt, und 1950 wurde in den USA die erste moderne Organisation für Musiktherapie begründet.
Seitdem eröffnen sich immer mehr Anwendungsgebiete für heilende Musik oder Tanz. So hat sich z. B. gezeigt, dass Tangotanzen das Gangbild von Parkinson-Erkrankten verbessert. Chorgesang wiederum soll depressive Symptome bei Menschen mit Demenz verringern. Und nach einem Schlaganfall wird die Motorik häufig durch rhythmische Stimulation gebessert.
Bei vielen Erkrankungen effektiv
Der breite Einsatz der Musiktherapie ist gerechtfertigt, wie eine aktuelle Metaanalyse von fast 4000 entsprechenden Studien bestätigt. Darin wurde insbesondere der Einfluss von Musik- und Tanztherapie auf verschiedene Erkrankungen untersucht. Ein positiver Effekt fand sich u.a. bei neurologischen, psychischen und Herz-Kreislauf-Erkrankungen sowie bei Krebs.
Bei Krebspatient*innen ist die Musiktherapie offenbar besonders effektiv. Schmerzen sollen dadurch ebenso gut gelindert werden wie durch Opioide, und das ganz ohne unerwünschte Nebenwirkungen, sagt Prof. Sabine Koch, Vorsitzende der Deutschen Musiktherapeutischen Gesellschaft. Gleichzeitig bessert die Musiktherapie auch den Schlaf und lindert Angst und Depressionen.
Stressreduktion bei Frühgeborenen
Neugeborene profitieren ebenfalls von Musik. Bei Frühgeborenen bessert sich durch Musik die funktionelle Gehirnaktivität. Zudem werden die Schlafdauer und die Sauerstoffsättigung im Blut gesteigert. Auch die Bindung zu den Eltern wird gestärkt. Alles in allem hilft die Musiktherapie Frühgeborenen, Stress zu reduzieren und sich von dem schwierigen Start ins Leben zu erholen, so Koch.
Quelle: medscape
Blut spenden hilft allen: Mangelware Blut
Quelle: apotheken.de | 17.07.2025 | mauritius images / Oleg Elkov / Alamy / Alamy Stock Photos
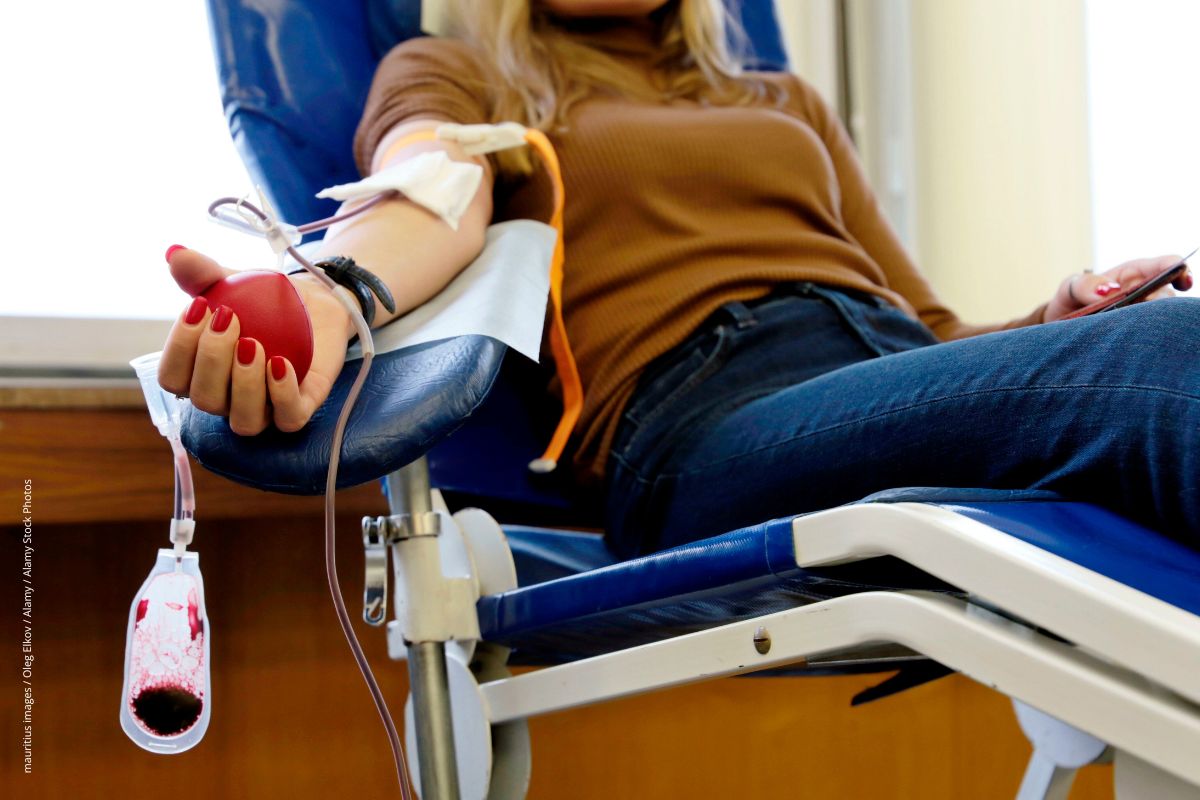 Ob bei einer Operation, bei Geburtskomplikationen oder einem schweren Unfall -Bluttransfusionen können Leben retten. Damit genügend davon zur Verfügung steht, müssen Gesunde Blut spenden. Doch wer ist dafür geeignet, und was muss man darüber wissen?
Ob bei einer Operation, bei Geburtskomplikationen oder einem schweren Unfall -Bluttransfusionen können Leben retten. Damit genügend davon zur Verfügung steht, müssen Gesunde Blut spenden. Doch wer ist dafür geeignet, und was muss man darüber wissen? Immer weniger wollen Blut spenden
Jeden Tag werden in Deutschland etwa 15000 Blutspenden benötigt. Der Bedarf wird jedoch meist nur gerade so gedeckt, vor allem im Sommer mangelt es urlaubsbedingt an Blutspenden. Zudem sinkt laut Deutschem Rotem Kreuz die Bereitschaft, Blut abzugeben. Insbesondere die Zahl der Erstspender*innen nimmt kontinuierlich ab: 2024 sank sie um 6 % auf knapp 289000.
Blut spenden nützt allen
Wer Blut spendet, hilft nicht nur anderen. Zwar gibt es keine Bezahlung. Dafür wird das Blut aber labordiagnostisch auf Hepatitis- und HI-Viren untersucht. Regelmäßiges Blutspenden kann außerdem den Blutdruck positiv beeinflussen. Es wird auch diskutiert, ob Blutspenden das Immunsystem stärkt – wissenschaftlich gesichert ist das jedoch nicht.
Wer darf spenden?
Spender*innen müssen mindestens 18 Jahre alt sein und wenigstens 50 kg wiegen. Sie dürfen keine offenen Wunden haben und sollten sich fit und gesund fühlen. Außerdem müssen die Blutwerte stimmen:
Der Wert für den roten Blutfarbstoff (Hämoglobin) soll bei Frauen mindestens 12,5 g/dl betragen, bei Männern 13,5 g/dl. Der Puls sollte in Ruhe zwischen 50 und 110/min betragen, der Blutdruck bei 100-180 mmHg systolisch und unter 100 mmHg diastolisch liegen.
Abgenommen werden bei einer Blutentnahme etwa 500 ml. Zwischen zwei Vollbutspenden müssen mindestens acht Wochen liegen. Frauen dürfen viermal, Männer maximal sechsmal pro Jahr spenden.
Vorher und nachher genug trinken
Vor der Spende sollte man ausreichend essen und trinken, auch danach empfiehlt sich Flüssigkeit und eine kleine Mahlzeit. Oft wird in der Folgezeit zu einer eisenreichen Ernährung geraten. Am Tag der Blutspende ist es besser, auf anstrengende körperliche Aktivitäten zu verzichten.
In manchen Fällen dürfen auch Gesunde zumindest vorübergehend kein Blut spenden. Während einer Schwangerschaft, sechs Monate nach der Geburt und während der Stillzeit ist Blutspenden zum Schutz der Mutter verboten. Auch nach größeren Operationen muss sich der Körper erst einmal erholen, weshalb das Blutspenden für mindestens vier Monate nicht erlaubt ist.
Blutspende verboten - zum Schutz der Empfänger*innen
Oberstes Gebot ist zudem, die Übertragung von Krankheitserregern zu verhindern. Deshalb darf auch in diesen Situationen kein Blut gespendet werden:
In der ersten Woche nach einer leichten Erkältung und in den ersten vier Wochen nach einem fiebrigen Infekt. In den ersten vier Wochen nach der letzten Einnahme eines Antibiotikums. In den ersten vier Monaten nach Tätowierungen oder Piercings (denn auch hierbei kann es zu Infektionen kommen). In der ersten Woche nach einem operativen Zahneingriff. In den ersten vier Wochen nach einer Lebendimpfung (z.B. Masern, Röteln).
Dauerhaft ausgeschlossen von der Blutspende sind Drogenkonsument*innen und Menschen mit risikoreichem Sexualverhalten. Diese Gruppen haben generell ein hohes Risiko für Infektionskrankheiten wie HIV und Hepatitis und könnten die Erreger mit der Blutspende weitergeben.
Ob die Einnahme von Medikamenten gegen eine Blutspende spricht, muss die behandelnde Ärzt*in entscheiden. Die Antibabypille gilt nicht als Ausschlusskriterium.
Quelle: ptaheute
Porphyrie
Quelle: apotheken.de | 25.02.2025 | mauritius images / Dzmitry Kliapitski / Alamy / Alamy Stock Photos
 1
1Porphyrien: Seltene, meist angeborene Stoffwechselerkrankungen mit Ansammlung verschiedener Zwischenprodukte, die bei der Bildung des roten Blutfarbstoffs entstehen. Diese Zwischenprodukte heißen Porphyrine. Je nach Form der Erkrankung lagern sich die Porphyrine in verschiedenen Organen ab und verursachen so unterschiedlichste Symptome: von Bauchkoliken über Bluthochdruck und Herzrasen bis hin zu Hautveränderungen, psychischen und neurologischen Beschwerden. Die häufigsten Porphyrie-Formen sind die akute intermittierende Porphyrie und die chronisch-hepatische Porphyrie. Behandelt werden Porphyrien im akuten Anfall mit Infusionen sowie mit Medikamenten gegen die jeweiligen Beschwerden, z. B. mit Schmerzmitteln oder Herzmedikamenten. Sowohl bei akuten als auch bei chronischen Formen müssen Betroffene die Auslöser und Risikofaktoren kennen und lebenslang meiden, da Porphyrien nicht heilbar sind.
Symptome und Leitbeschwerden
Krampfartige Bauchschmerzen Herzrasen, Unruhe Bewusstseinsstörungen, Empfindungsstörungen Starke Lichtempfindlichkeit der Haut mit Blasenbildung, Hautrissen und Wundheilungsstörungen.
Wann in die Arztpraxis
Am selben Tag, wenn plötzliche starke Bauchschmerzen oder Herzrasen ohne erkennbare Ursache auftreten.
In den nächsten Tagen bei den oben beschriebenen Hautveränderungen nach Sonnenlichteinwirkung.
Die Erkrankung
Krankheitsentstehung
Das Eisen des roten Blutfarbstoffs ist an Porphyrin (ein ringförmiges Molekül) gebunden, beide zusammen werden als Häm bezeichnet. Ist durch ein Enzymdefekt die Porphyrinbildung gestört, wird dessen Produktion stark angekurbelt, da nur so ausreichend roter Blutfarbstoff hergestellt werden kann.
Die im Überschuss produzierten atypischen und inkompletten Porphyrine werden nicht nur mit dem Urin ausgeschieden, sondern reichern sich auch im Gewebe an, v. a. in Haut, Knochen, Knorpel, Leber und Nervengewebe, und wirken dort toxisch.
Ursachen und Risikofaktoren
Wird der Körper in einem akuten Schub mit Porphyrinen überschwemmt, kommt es zu einem akuten Porphyrie-Anfall. Auslöser dafür können zahlreiche Faktoren sein. Auch die chronischen Formen der Porphyrie werden durch Risikofaktoren verschlimmert.
Zu den auslösenden Faktoren zählen u. a.
Alkohol Medikamente, z. B. verschiedene Schlaf- und Beruhigungsmittel, Hormonpräparate, Antiepileptika, Sulfonamid-Antibiotika Hunger, Flüssigkeitsverlust hormonelle Schwankungen Operationen emotionaler Stress Infektionskrankheiten.
Klinik, Verlauf und Komplikationen
Unterschieden werden hepatische (Leber-) oder erythropoetische (Blutbildungs-) Porphyrien sowie akute oder chronische und kutane (Haut-) oder nicht-kutane Formen.
Akute intermittierende Porphyrie. Die angeborene akute intermittierende Porphyrie zeigt sich anfallsartig mit krampfartigen, teilweise unerträglich starken Bauchschmerzen, die auch begleitet sein können von Fieber, Übelkeit und Erbrechen sowie Verstopfung (oder selten von Durchfall). Den Erkrankten wird deshalb oft der Blinddarm entfernt, weil die Symptomatik sehr gut zu einer Blinddarmentzündung passt. Weitere Symptome sind Unruhe mit Herzrasen, Bluthochdruck und manchmal Herzstolpern (Herzrhythmusstörungen). Betroffene leiden mitunter auch an Müdigkeit, Schlaflosigkeit, Antriebsschwäche bis hin zu Depressionen und Bewusstseinsstörungen. Diese Symptome können schon vor dem akuten Anfall auftreten. Bei schweren Anfällen zeigen sich auch neurologische Störungen, z. B. Bewusstseinsstörungen, Muskelschwäche, Zittern, Empfindungsstörungen, Krampfanfälle oder Lähmungen. Die Muskelschwäche und Lähmungen beginnen meist an Schultern und Armen und können bis auf die Atemmuskeln übergreifen. Dann kommt es zur Atemnot.
Chronisch-hepatische Porphyrie. Die chronisch-hepatische Porphyrie wird auch als Porphyria cutanea tarda bezeichnet, weil sie v. a. die Haut betrifft (cutanea = an der Haut). Sie tritt meist sporadisch (also nicht erblich) auf, nur etwa 20 % der Fälle sind angeboren. Ab dem mittleren Erwachsenenalter – bei der angeborenen Form früher – wird die Haut sehr lichtempfindlich. Es bilden sich blutige Blasen, v. a. an den Handrücken, an den Armen und im Gesicht, also an Körperstellen, die vermehrt der Sonne ausgesetzt sind. Die Blasen reißen ein, verschorfen und heilen lange nicht ab. Insgesamt wird die Haut sehr verletzlich und heilt nur schwer. Die Sonneneinstrahlung kann auch Juckreiz, Schwellungen und Rötungen hervorrufen und den Haarwuchs verstärken. Manchmal bilden sich Flecken auf der Haut. Bei dieser Erkrankungsform kann die Leber geschädigt werden, insbesondere wenn Alkoholkonsum, die Einnahme von Östrogenen oder eine Hepatis-Infektion hinzukommen.
Neben diesen beiden häufigsten Formen der Porphyrie gibt es weitere, seltenere Formen, z. B.:
Die dritthäufigste Porphyrie ist die erythropoetische Protoporphyrie. Die Erkrankung ist erblich, beginnt bereits in der Kindheit und verursacht Juckreiz, Brennen und Rötungen der Haut nach Sonnenlichteinstrahlung sowie Gallensteine. Manchmal schädigt diese Porphyrie-Form auch die Leber.
Bei der hereditären Koproporphyrie haben die Patient*innen sowohl akute Symptome wie bei der akuten intermittierenden Porphyrie, als auch chronische Hautveränderungen wie bei der chronisch hepatischen Porphyrie.
Die kongenitale erythropoetische Porphyrie ist eine sehr seltene, aber besonders schwere Form der Porphyrie. Die Betroffenen leiden an einer extremen Lichtempfindlichkeit mit brennenden, auf der Haut aufsitzenden Blutblasen. Sie müssen das Sonnenlicht unbedingt meiden. Zusätzlich zeigen sie eine Blutarmut (Anämie) mit blasser Haut und Schleimhaut. Die Zähne sind typisch braunrot verfärbt (Erythrodontie). In schweren Fällen kommt es auch zu Missbildungen. Nase, Ohren und Finger können durch zu viel Sonnenlichteinwirkung verkrüppeln. Lippen, Zahnfleisch und Gaumen können schrumpfen, wodurch die Zähne hervortreten.
Übrigens: Wer beim Lesen dieser Beschreibung ein Bild von Graf Dracula im Kopf hatte – ein extrem lichtscheues Wesen mit blassem Gesicht, hervorstehenden, blutigen Zähnen und Blutstropfen auf Händen und Gesicht, als hätte es gerade Blut getrunken – mit dem ist nicht nur die Fantasie durchgegangen. Der berühmte Vampir Graf Dracula ist zwar eine erfundene Romanfigur, jedoch können die Mythen, Legenden und Geschichten, die sich um die Vampirwelt ranken, durchaus auf Betroffene dieser seltenen Porphyrie-Form zurückzuführen sein. Dazu passt auch, dass die im Knoblauch enthaltenen Schwefelverbindungen zu den Faktoren gehören, die diese spezielle Erkrankungsform verschlimmern, denn sie verstärken den Abbau des Blutfarbstoffs.
Das macht der Arzt
Diagnosesicherung
Bei Verdacht auf eine Porphyrie wird eine Urinprobe untersucht. Die übermäßig gebildeten Porphyrine werden nämlich nicht nur im Gewebe abgelagert, sondern auch vermehrt mit dem Urin ausgeschieden und lassen sich dort nachweisen. Bei einigen Porphyrie-Formen färbt sich der Urin durch Sonneneinstrahlung rot und fluoresziert sogar unter einer Schwarzlichtlampe. Das ist aber nur ein "erster Hinweis".Zum exakten Nachweis der Porphyrie und zur Bestimmung der Porphyrie-Form werden die erhöhten Porphyrine sowie verschiedene Porphyrinvorläufer im Urin und manchmal auch im Stuhl nachgewiesen, z. B. Porphobilinogen und ?-Aminolävulinsäure bei der akuten intermittierenden Porphyrie.Sind diese Werte erhöht, schließen sich genetische Untersuchungen an, die den entsprechenden Enzymdefekt im Porphyrinstoffwechsel aufdecken.
Differenzialdiagnosen
Es gibt auch andere Ursachen für eine Erhöhung der Porphyrine im Urin. Hierzu zählen z. B. Blut-, Leber- und Infektionskrankheiten, hoher Alkoholkonsum, Vergiftungen mit bestimmten Substanzen wie Blei und Benzol oder ein erheblicher Hungerzustand. Man bezeichnet die Porphyrinerhöhung im Urin dann als sekundäre Porphyrinurie. Diese sekundäre Porphyrinurie ist oft der Grund, warum die Diagnose einer Porphyrie falsch gestellt wird.
Behandlung
Ein akuter Porphyrie-Anfall ist oft so schwer, dass die Patient*in auf einer Intensivstation mit Infusionen behandelt werden muss. Zusätzlich werden gezielt die einzelnen Beschwerden gelindert, z. B. mit Herzmedikamenten, schmerzstillenden und krampflösenden Medikamenten und Arzneimitteln gegen Übelkeit.
Bei der chronischen hepatischen Porphyrie wird Chloroquin und bei der erythropoetischen Protoporphyrie Cholestyramin verordnet. Diese beiden Medikamente fördern die Ausscheidung der Porphyrine.
Bei der chronischen hepatischen Porphyrie wird zudem durch Aderlässe versucht, die Leber zu entlasten. Durch diese gezielte Blutentnahme wird die Konzentration von Eisen und den Porphyrinen im Blut gesenkt.
Gegen die akute intermittierende Porphyrie gibt es ein regelmäßig einzunehmendes Medikament (Givosiran), das die Anfallshäufigkeit senken kann, indem es in der Leber die Bildung der Porphyrinvorläufer Porphobilinogen und ?-Aminolävulinsäure unterdrückt.
Bei allen Porphyrie-Formen ist wichtig, die auslösenden Faktoren zu kennen und möglichst zu meiden. Allem voran sollte auf Alkohol und Hormonpräparate (z. B. der Antibabypille) verzichtet werden. Chronische Infektionen wie Hepatitis C müssen behandelt werden und alle Medikamente, die die Beschwerden verschlimmern, dürfen nicht eingenommen werden. Bei den Porphyrie-Formen mit Lichtempfindlichkeit ist auf ausreichenden Sonnenschutz zu achten und direkte starke Sonneneinstrahlung möglichst zu vermeiden.
Bei einer Leberschädigung sind alle lebertoxischen und eisenhaltigen Medikamente tabu. Eine fortgeschrittene Leberschädigung erfordert eine Lebertransplantation.
Bei besonders schweren Erkrankungsverläufen wird auch eine Stammzelltransplantation in Betracht gezogen. Das heißt, dass die kranken körpereigenen Stammzellen im Knochenmark zunächst durch eine Chemotherapie vollständig zerstört werden und anschließend gesunde Stammzellen eines Spenders übertragen werden.
Prognose
Die Prognose hängt von der Form der Porphyrie ab. Bei der akuten intermittierenden Porphyrie und der chronischen hepatischen Porphyrie sind die Aussichten gut, wenn die Auslöser gemieden werden.
Auch bei der hereditären Koproporphyrie und der erythropoetischen Protoporphyrie kann das Fortschreiten der Erkrankung durch Meiden der Auslöser meist verhindert werden.
Treten bei der erythropoetischen Protoporphyrie oder der chronischen hepatischen Porphyrie auch Leberschädigungen auf, verschlechtert sich die Prognose.
Bei der kongenitalen erythropoetischen Porphyrie ist die Prognose ungünstig, weil die Anämie die Lebenserwartung begrenzt.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
Notfallausweis. Lassen Sie sich von ihrer Arztpraxis einen Notfallausweis ausstellen, aus dem auch die "sicheren" und die "gefährlichen" Medikamente hervorgehen. So gelingt es Ihnen zuverlässig, alle anfallsauslösenden Medikamente zu vermeiden.
Sonnenschutz. Tragen Sie dichtgewebte, locker sitzende Kleidung sowie Hüte und geschlossene Schuhe. Sonnenschutzmittel mit Zinkoxid bieten einen gewissen Lichtschutz. Noch besser geeignet sind spezielle Sunblocker, die lichtundurchlässig sind (Dundee-Creme). Lassen Sie sich in ihrer Arztpraxis oder Apotheke dazu beraten.
Vitamin D. Betroffene, die Sonnenlicht meiden, sollten regelmäßig ihren Vitamin-D-Spiegel im Blut bestimmen lassen und Vitamin-D-Präparate einnehmen, um einem Vitaminmangel vorzubeugen.
Weiterführende Informationen
International Porphyria Network
Vitamin D senkt Krebssterberate: Nicht nur Knochenschutz
Quelle: apotheken.de | 27.01.2025 | FotoHelin/shutterstock.com
 Vitamin D schützt nicht nur vor Osteoporose. Es verhindert auch Krebstodesfälle. Wieviele das bei einer Anreicherung von Lebensmitteln mit Vitamin D wären, hat das Deutsche Krebsforschungszentrum vorgerechnet.
Vitamin D schützt nicht nur vor Osteoporose. Es verhindert auch Krebstodesfälle. Wieviele das bei einer Anreicherung von Lebensmitteln mit Vitamin D wären, hat das Deutsche Krebsforschungszentrum vorgerechnet. Krebssterberate um 13 % gesenkt
Große Studien konnten zeigen, dass die Einnahme von Vitamin-D-Präparaten die Sterberaten an Krebs um etwa 13 % senkt. Der Effekt zeigt sich zum Beispiel in Ländern, die ihre Lebensmittel mit Vitamin D anreichern. Anhand der Daten von 34 europäischen Ländern haben Wissenschaftler*innen vom Deutschen Krebsforschungszentrum DKFZ nun errechnet, wie sich eine generelle Anreicherung von Lebensmitteln mit Vitamin D auswirkt.
Die Forscher*innen kamen zu dem Ergebnis: In den Ländern, in denen dies erlaubt ist, werden pro Jahr 27.000 Krebstodesfälle vermieden. Würden alle 34 Länder Lebensmittel mit ausreichend Vitamin D versehen, ließen sich pro Jahr sogar 130.000 krebsbedingte Todesfälle verhindern, rechnen die Wissenschaftler*innen vom DKFZ vor.
Anreicherung in Deutschland nur mit Ausnahmegenehmigung
Nach EU-Recht ist die Zugabe von Vitamin D zu Lebensmitteln (z. B. Joghurt oder Streichfett) seit 2006 erlaubt. In Deutschland findet man nur relativ wenige angereicherte Produkte in den Regalen der Supermärkte. Das liegt daran, dass die D-Anreicherung hier grundsätzlich verboten ist – es sei denn, die Produkte haben eine Ausnahmegenehmigung (oder der Hersteller setzt sich darüber aufgrund des EU-Rechts hinweg).
Um die Vorteile einer ausreichenden Vitamin-D-Versorgung zu genießen, braucht es zum Glück keine angereicherten Lebensmittel. Ein großer Teil des Vitamin D wird durch Einfluss von Sonnenlicht in der Haut gebildet. Dafür genügt es, Hände, Arme und Gesicht zwei bis dreimal die Woche für etwa zwölf Minuten ungeschützt der Sonne auszusetzen. 10 bis 20% der nötigen Menge wird bei normaler Mischkost über die Nahrung aufgenommen (Eier, Speisepilze, Innereien, fetter Seefisch).
Beim Mangel helfen Supplemente
Im Winter hingegen gelingt es vielen Menschen nicht, ihren Vitamin-D-Bedarf zu decken. Auch alte Menschen und Personen, die selten im Freien sind oder sich einseitig ernähren, haben häufig einen Vitamin-D-Mangel. In diesem Fall helfen Nahrungsergänzungsmittel. Präparate mit Tagesdosen zwischen 10 bis 25 Mikrogramm sind apothekenpflichtig, solche mit einer Tagesdosis sogar verschreibungspflichtig. Wieviel man Vitamin D man einnehmen sollte, bespricht man aber sowieso am besten mit der Hausärzt*in. Denn Überdosierungen sind gefährlich, sie können zu Herzrhythmusstörungen oder Nierensteinen führen.
Quellen: DKFZ, RKI, SWR
Blutarmut
Quelle: apotheken.de | 20.12.2024 | mauritius images / Westend61 / Vyacheslav Chistyakov
 4
4Blutarmut (Anämie): Mangel an rotem Blutfarbstoff, dem |Hämoglobin und meist auch an roten Blutkörperchen (Erythrozyten). Die Blutarmut ist die häufigste Bluterkrankung überhaupt, wobei Frauen häufiger betroffen sind als Männer. Es gibt drei Ursachen für den Mangel an roten Blutkörperchen: eine zu geringe Bildung, einen zu starken Abbau oder einen Verlust durch eine Blutung. Die geringe Bildung ist der häufigste Grund, meist bedingt durch einen Eisenmangel (80 % der Fälle). Diese Eisenmangelanämie lässt sich leicht durch die Einnahme von Eisentabletten beheben. Für die restlichen 20 % der Fälle kommen zahlreiche Ursachen in Frage: von chronischen Erkrankungen über Hormonstörungen oder Vitaminmangel bis hin zu erblichen Erkrankungen, Vergiftungen, Autoimmunerkrankungen und Blutungen. Die Therapie und Prognose variieren je nach der auslösenden Ursache.
Symptome und Leitbeschwerden
Müdigkeit, Leistungsknick, Schwindel Blässe der Haut und Schleimhäute Herzklopfen und Atemnot bei körperlicher Anstrengung Zusätzliche Begleiterscheinungen je nach Grunderkrankung, z. B. starke Regelblutungen
Wann in die Arztpraxis
In den nächsten zwei Wochen bei uncharakteristischen Beschwerden, die zur Blutarmut passen
In den nächsten Tagen, wenn zusätzlich schon bei leichter körperlicher Anstrengung Herzklopfen, Atemnot oder sehr häufiges Schwindelgefühl auftreten
Die Erkrankung
Vorkommen
In Deutschland haben etwa 10 % der Bevölkerung eine Blutarmut, bei den Über-85-Jährigen sogar mehr als 20 %. Weltweit betrifft die Blutarmut ca. 1,9 Milliarden Menschen, besonders häufig Kinder und Frauen in Afrika.
Einteilung
Abhängig von der Grunderkrankung wird die Blutarmut in drei Gruppen unterteilt:
Blutarmut durch eine verminderte Bildung funktionstüchtiger roter Blutkörperchen Blutarmut durch einen gesteigerten Abbau roter Blutkörperchen Blutarmut durch einen Blutverlust
Verminderte Bildung funktionstüchtiger roter Blutkörperchen
Diese Gruppe macht den Löwenanteil aus. Die roten Blutkörperchen werden in ausreichender Menge im Knochenmark gebildet - vorausgesetzt, es sind genügend Baustoffe vorhanden. Wenn es an einem dieser Ausgangsstoffe (z. B. Eisen, Vitamin B12) mangelt, werden zu wenig oder funktionsgestörte Blutkörperchen gebildet. Man spricht von einer Anämie durch Erythropoesestörung (Bildungsstörung roter Blutkörperchen). Dahinter stecken:
Mangel an Eisen. Meist liegt der Engpass beim Eisen, das für die Bildung des roten Blutfarbstoffs (Hämoglobin) unverzichtbar ist. Diese Eisenmangelanämie macht allein 80 % aller Fälle von Blutarmut aus. Der Eisenmangel ist im Erwachsenenalter oft Folge von chronischen Blutverlusten, etwa durch zu starke Regelblutungen bei Frauen oder ständige Sickerblutungen aus Magen oder Darm bei Magen-Darm-Geschwüren bzw. -tumoren. Auch wer zu wenig Eisen mit der Nahrung aufnimmt, kann eine Eisenmangelanämie bekommen. Frauen sind dabei besonders gefährdet, denn sie verlieren jeden Monat durch die Periode Blut. Bei schwangeren Frauen kann sich der Eisenbedarf sogar verdoppeln. Auch Blutspender*innen benötigen mehr Eisen. Seltener sind Darmerkrankungen oder Darmoperationen der Grund für einen Eisenmangel. Dann ist nicht die Zufuhr, sondern die ungenügende Eisenaufnahme aus dem Darm das Problem. Auch bei vielen langanhaltenden Entzündungen oder Tumoren ist der Eisenhaushalt gestört. Bei dieser Anämie der chronischen Erkrankung besteht allerdings kein Eisenmangel, sondern das ausreichend vorhandene Eisen wird nicht richtig in die roten Blutkörperchen eingebaut (Eisenverwertungsstörung). Da der Eisenmangel so viele Auslöser haben kann, ist er keine Diagnose, mit der man sich zufriedengeben darf, sondern ein Symptom, dessen Ursache geklärt werden muss.
2711_ASM_Eisenhaushalt_Eisenmangelanaemie.png|Wie die Abbildung zeigt, entspricht die tägliche Eisenaufnahme in etwa der täglichen Eisenausscheidung – eine allzu große Reserve gibt es im Eisenhaushalt also nicht. Daher führt bereits eine verhältnismäßig geringe Steigerung des Eisenverlusts oder des Eisenbedarfs bei längerem Bestehen zu einer Eisenmangelanämie.|[ASM 2711]
Vitaminmangelanämie. Eine weitere Ursache für die zu geringe Bildung von roten Blutkörperchen ist der Vitaminmangel. Bei einem Vitamin-B12- und/oder Vitamin-B9-Mangel (Folsäuremangel) reifen die Vorstufen der roten Blutkörperchen im Knochenmark nicht richtig heran. In der Folge funktionieren viele der roten Blutkörperchen nicht richtig. Weil die roten Blutkörperchen dann auch ungewöhnlich groß sind, heißen diese Formen der Blutarmut auch megaloblastäre Anämien (mega = groß; Blast = Vorstufe einer Zelle). Die Ursache für eine Folsäuremangelanämie ist eine zu geringe Aufnahme von Folsäure. Das passiert zum Beispiel, wenn man sich nicht ausgewogen ernährt. Besonders oft davon betroffen sind Menschen, die viel Alkohol trinken. Ein erhöhter Folsäurebedarf besteht auch in der Schwangerschaft, bei älteren Menschen und bei der Einnahme bestimmter Medikamente, z. B. von Sulfonamiden. Die Vitamin-B12-Mangelanämie wird am häufigsten durch eine ungenügende Aufnahme des Vitamins über die Magenschleimhaut verursacht. Bei älteren Patient*innen liegt das meist an einer zu geringen Magensäuresekretion. Weitere Gründe sind chronische Entzündungen des Magens und/oder Darms, übermäßiges Bakterienwachstum oder Parasiteninfektionen, seltener Bauchspeicheldrüsenentzündungen, Magenoperationen oder bestimmte Arzneimittel. Die Vitamin-B12-Mangelanämie wird oft - nicht ganz korrekt - verallgemeinernd perniziöse Anämie genannt. Eine unzureichende Zufuhr des Vitamins verursacht eher selten eine Vitamin-B12-Mangelanämie. Möglich ist das bei Menschen, die sich vegan ernähren, insbesondere bei stillenden veganen Müttern und deren Säuglingen. Weitere Ursachen für Erythropoesestörungen. Die Bildung der roten Blutkörperchen wird normalerweise durch das in den Nieren gebildete Hormon Erythropoetin stimuliert. Bei fortgeschrittenen Nierenfunktionsstörungen (chronisches Nierenversagen) ist zu wenig Hormon vorhanden, und eine renale Anämie (nierenbedingte Blutarmut) ist die Folge.
Selten, aber ernst ist eine Blutarmut durch eine Schädigung der Blutstammzellen im Knochenmark: die aplastische Anämie. Nur manchmal lässt sich eine Ursache finden wie etwa bestimmte Medikamente, Gifte, Strahlen oder Viren. Häufig sind rote und weiße Blutkörperchen sowie Blutplättchen vermindert, was in der Medizin dann als Panzytopenie bezeichnet wird.
Blutarmut durch gesteigerten Abbau roter Blutkörperchen
Ist der Abbau der roten Blutkörperchen (Hämolyse) nur mäßig bis leicht beschleunigt, kann das Knochenmark den Verlust durch eine gesteigerte Bildung noch ausgleichen. Wenn aber massenweise rote Blutkörperchen vorzeitig zugrunde gehen und dieser Verlust höher ist als die Nachproduktion im Knochenmark, bildet sich eine hämolytische Anämie aus. In schweren Fällen haben die Betroffenen eine gelbliche Hautfarbe, da sich durch den gesteigerten Abbau der roten Blutkörperchen der gelbliche Gallenfarbstoff Bilirubin anhäuft. Zusätzlich besteht eine Milzvergrößerung.
Angeborene hämolytische Anämien. Am häufigsten sind hämolytische Anämien angeboren und zeigen sich dann bereits im Kindesalter. Es gibt zahlreiche verschiedene Formen, beispielsweise Enzymdefekte wie den Glukose-6-Phosphat-Dehydrogenase-Mangel und den Pyruvatkinase-Mangel, Störungen des roten Blutfarbstoffs wie die Sichelzellanämie und die Thalassämie und Defekte der Membranhülle wie die Kugelzellanämie und die anfallsweise nächtliche Hämoglobinurie. Insgesamt sind diese Erkrankungen aber selten.
Erworbene hämolytische Anämien. Entstehen hämolytische Anämien erst im Erwachsenenalter, sind meist |Autoimmunerkrankungen, Medikamente, Infektionen oder Krebs, vor allem |Lymphome, die Ursache.
Blutarmut durch Blutverlust
Die dritte Gruppe der Anämien ist die Blutarmut durch Blutverlust (Blutungsanämien). Der Blutverlust kann akut auftreten, z. B. nach einer schweren Geburt, nach einem Unfall oder nach einer Operation, wenn mehr als 1–2 Liter Blut verloren wurden. Es gibt aber auch einen chronischen und verdeckten (okkulten) Blutverlust, z. B. bei Blutungen im Magen-Darm-Trakt. Damit die Blutgefäße, etwa nach einer Verletzung, „gefüllt“ bleiben, fließt Gewebewasser ein und verdünnt das Blut, sodass der Gehalt des roten Blutfarbstoffs und der roten Blutkörperchen im Blut sinkt – eine Blutarmut entsteht. In der Folge wird die Produktion der roten Blutkörperchen angekurbelt, um für Ersatz zu sorgen.
Klinik, Verlauf und Komplikationen
Entwickelt sich die Blutarmut nur sehr langsam, bemerken die Patient*innen zunächst keine oder nur minimale Beschwerden. Erst bei einer ausgeprägten Anämie machen sich zunehmende Müdigkeit, nachlassende körperliche und geistige Leistungsfähigkeit und gelegentliche Schwindelanfälle bemerkbar. Die Haut und Schleimhäute erscheinen blass, wobei die Beurteilung der Schleimhäute zuverlässiger ist, insbesondere bei dunkleren Hauttypen oder starker Sonnenbräune.
Die Hautbeschaffenheit kann einen ersten Hinweis auf die Ursache der Blutarmut geben. Kaltschweißige wächserne Haut spricht für einen akuten Blutverlust, während bei einer chronischen Anämie die Haut eher fahl und auffallend trocken wirkt. Eine gelbliche Haut kann auf einen Vitamin-B-Mangel oder einen übermäßigen Abbau der roten Blutkörperchen hindeuten.
Bei körperlicher Anstrengung kommt es immer häufiger zu Herzklopfen und Atemnot. Die Patient*innen fühlen sich immer weniger belastbar. In Innenräumen empfinden sie die Luft häufig als „stickig“ und haben das Bedürfnis, ein Fenster zu öffnen.
Hinzukommen können je nach der Grunderkrankung weitere Symptome, z. B. starke, lange und/oder häufige Regelblutungen oder schwarzer Stuhlgang. Bei einem Eisenmangel als Auslöser zeigen die Betroffenen häufig brüchige Nägel und glanzloses Haar und klagen über ein brennendes Gefühl auf der Zunge.
Bei einem plötzlichen starken Blutverlust stehen eher die Symptome eines Kreislaufschocks im Vordergrund. Das Herz rast, die Atmung wird schnell und schwer, die Haut ist fleckig und von kaltem, klebrigem Schweiß überzogen. Die Patient*innen werden zunächst unruhig und ängstlich, schließlich fällt der Blutdruck aber so weit ab, dass sie immer teilnahmsloser und dann bewusstlos werden.
2710_GTVADM_Blutarmut_Test_Augenlid.jpg|Ob jemand eine Blutarmut hat, lässt sich oft schon mit bloßem Auge erkennen: Ganz links ein Patient mit Blutarmut, zum Vergleich in der Mitte ein Mann ohne Blutarmut. Rechts eine Methode eine mögliche Blutarmut zu erkennen: Zieht man das Augenlid nach unten, werden die vielen kleinen Blutgefäße auf der Innenseite des Lids sichtbar. Sind diese kräftig rot, so liegt höchstwahrscheinlich keine Blutarmut vor.|[GTVA 2710]
Das macht die Ärzt*in
Diagnosesicherung
Weitere Blutuntersuchungen helfen, der Ursache näher auf den Grund zu gehen, z. B. durch
Bestimmung der |Retikulozyten (ganz junge rote Blutkörperchen) zur Einschätzung der Bildungsrate der roten Blutkörperchen |Ferritin- und Transferrinbestimmung zur Einschätzung des Eisenhaushalts |Vitaminspiegelbestimmung (Folsäure; |Vitamin B12) Antikörpersuche.
Im weiteren Verlauf können zusätzliche Untersuchungen erforderlich werden. Das kann etwa eine Magen- und/oder Darmspiegelung sein, um eine Blutungsquelle aufzuspüren. Oder die Ärzt*in empfiehlt eine Magenspiegelung wegen einer möglichen Magenschleimhautentzündung oder eine Knochenmarkpunktion bei Verdacht auf eine Blutbildungsstörung.
Differenzialdiagnosen. Eine Blutarmut kann durch Blutuntersuchungen meistens recht sicher diagnostiziert werden. Manchmal haben sich die roten Blutkörperchen aber auch einfach nur in der Milz "versteckt". Man spricht dann von einer Verteilungsstörung, dem „Pooling“, der Blutzellen. Ursache hierfür ist eine Milzvergrößerung (Splenomegalie).
Manchmal ist das Volumen des Blutplasmas insgesamt erhöht, z. B. in der Schwangerschaft, bei Ausdauersportler*innen (Sportleranämie) oder nach vielen Infusionsbehandlungen. Dann kommt es zu einer Pseudoanämie, auch relative Anämie genannt. Hierbei ist die Hämoglobinmenge und Anzahl der roten Blutkörperchen eigentlich normal, erscheint im Verhältnis zum hohen Blutvolumen aber vermindert.
Behandlung
Bei einer Eisenmangelanämie wird das fehlende Eisen durch Eisentabletten zugeführt. Gegebenenfalls müssen zugrunde liegende Ursachen wie Magen-Darm-Erkrankungen oder Blutungsquelle behandelt werden.
Eisentabletten wirken am besten, wenn sie morgens auf nüchternen Magen geschluckt werden. Viele Patient*innen vertragen dies aber nicht, sie sollten die Tabletten dann besser zum Frühstück einnehmen. Die Eisentabletten unbedingt mit viel Flüssigkeit und möglichst mit aufrechtem Oberkörper einnehmen, damit sie sich nicht an Engstellen der Speiseröhre festsetzen und dort zu Geschwüren führen. Eine gute Alternative sind Brausetabletten. Zu anderen Medikamenten ist ein zeitlicher Abstand von zwei Stunden einzuhalten, weil Eisen dazu führt, dass andere Medikamente nicht richtig vom Darm aufgenommen werden. Ebenso sollten in zeitlicher Nähe zur Tabletteneinnahme keine größeren Mengen an Nahrungsmitteln verzehrt werden, die die Eisenaufnahme hemmen. Dazu zählen etwa Milch und Milchprodukte, Tee und Hülsenfrüchte. Orangensaft hingegen fördert die Aufnahme des Eisens.
Präparate erster Wahl sind Eisen(II)-sulfate, da diese direkt resorbierbar sind. Bei Unverträglichkeit kann auf dreiwertige Eisen(III)-Präparate umgestiegen werden, die jedoch vom Körper vor der Resorption erst zu zweiwertigen reduziert werden müssen. Um die Eisenspeicher wieder aufzufüllen, muss die Behandlung mehrere Monate lang durchgeführt werden (Faustregel: nach Normalisierung des Blutbilds noch einmal die gleiche Zeit). Nicht erschrecken, wenn der Stuhlgang schwarz wird – das kommt von den Eisentabletten. Bei einer Unverträglichkeit trotz Präparatwechsel kann Eisen auch in die Vene gespritzt oder als Kurzinfusion gegeben werden, was in der Hausarztpraxis problemlos durchführbar ist.
Auch Vitamin B12 und Folsäure können medikamentös ersetzt werden. Manchmal sind Spritzen erforderlich, da Vitamin B12 aus Tabletten nicht ausreichend aufgenommen wird, um den Mangel auszugleichen. Die ursächliche Magenschleimhautentzündung bedarf wegen des erhöhten Magenkrebsrisikos jährlicher Kontrollen durch eine |Magenspiegelung. Bei der Anämie der chronischen Erkrankung ist die Behandlung der Grundkrankheit vorrangig. Wird z. B. die Entzündung besser, verschwindet die Blutarmut von selbst. Eine Eisengabe ist zwecklos, da das Eisen nicht verwertet wird. Die renale Anämie ist heute durch gentechnisch hergestelltes Erythropoetin gut behandelbar. Es wird unter die Haut gespritzt. Bei den hämolytischen Anämien hängt die Behandlung von der Ursache ab. Bei vielen angeborenen Formen bessert eine Milzentfernung die Beschwerden – sie ändert zwar nichts an dem „Baufehler“ in den roten Blutkörperchen, verlängert aber deren Überlebenszeit und bessert so die Symptome der Blutarmut. Bei einigen hämolytischen Anämien des Erwachsenen und der aplastischen Anämie kann die Behandlung sehr schwierig sein. Dann ist vielleicht eine Immunsuppression (Unterdrückung des Immunsystems) notwendig oder in Extremfällen sogar eine Blutstammzelltransplantation. Bluttransfusionen sind nur bei sehr ausgeprägter Blutarmut erforderlich.
Komplementärmedizin
Die Pflanzenheilkunde bietet viele Saft- oder Teekuren, gebraut aus eisenhaltigen Pflanzen wie Brennnessel, Löwenzahn, Tausendgüldenkraut, Quecke, Brombeere (Blätter) oder Ackerschachtelhalmkraut. Diese können einen Eisenmangel jedoch meist nicht ausgleichen. Es spricht aber nichts dagegen, sie unterstützend zur medikamentösen Behandlung einzusetzen.
Prävention
Eisen. Eine ausreichende Versorgung mit Eisen setzt eine ausgewogene Ernährung voraus. Dazu ist es nicht unbedingt nötig, Fleisch zu essen, wenn die Nahrung sorgfältig zusammengestellt wird.
Schwangere hingegen müssen häufig Eisentabletten einnehmen, da der erhöhte Eisenbedarf über die Ernährung oft nicht ausreichend gedeckt wird. Obwohl es medizinisch umstritten ist, erhalten Schwangere meist eine routinemäßige Eisenversorgung, um einer Eisenmangelanämie vorzubeugen. Eine Blutuntersuchung zur Bestimmung des Hämoglobins, Eisen- und Ferritin-Spiegels ist immer vorzuziehen. Dann kann das Eisendefizit berechnet und die Eisenversorgung entsprechend angepasst werden. Bei etwa 20 % der Schwangeren zeigt sich dann auch, dass auf Eisenspritzen umgestiegen werden muss.
Folsäure. Ein Folsäuremangel steigert das Risiko einer Rückenmarkfehlbildung (Spina bifida) beim Ungeborenen. Frauen mit Kinderwunsch sollten möglichst schon vor der Empfängnis, spätestens aber vom Erkennen der Schwangerschaft mindestens bis zum Ende des dritten Monats Folsäuretabletten einnehmen, da diese das Fehlbildungsrisiko erwiesenermaßen senken.
Folsäure spielt auch eine Rolle bei der Prävention von Herz-Kreislauf-Erkrankungen. Die zusätzliche Gabe von Folsäure senkt nämlich die Aminosäure Homozystein im Blut, die ein Risikofaktor für die Entstehung von Herz-Kreislauf-Erkrankungen ist.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
Eisen. Eine wichtige Eisenquelle ist (rotes) Fleisch, aber auch Eier, Geflügel und Fisch liefern den wichtigen Mineralstoff. In puncto Eisen allzu einseitig auf Fleisch zu bauen ist jedoch nicht gesund und daher nicht empfehlenswert. Vollkornprodukte, Hülsenfrüchte und grüne Gemüse enthalten ebenfalls viel Eisen. Um die Eisenaufnahme aus der Nahrung zu verbessern, können pflanzliche Eisenträger zusammen mit Vitamin C gegessen werden (z. B. Erbsen mit Kartoffeln oder Vollkornprodukte mit frischem Orangensaft oder Paprika). Damit erreichen Sie zweierlei: Die Eisenaufnahme wird gesteigert und einem Vitamin-C-Mangel wird vorgebeugt, der ebenfalls zu einer Blutarmut führen kann (auch wenn dies hierzulande sehr selten ist).
Folsäure. Für eine ausreichende Versorgung mit Folsäure ist eine ausgewogene Ernährung nötig. So enthalten zum Beispiel grüne Gemüse, Hülsenfrüchte, Kartoffeln, Vollkornprodukte, Milch, Hefe, Innereien wie Leber und Niere, Ei und Soja viel Folsäure. Allerdings geht beim Kochen auch einiges davon verloren, denn Folsäure ist hitze- und lichtempfindlich. Wer seinen Bedarf nicht decken kann und deswegen Mangelerscheinungen hat, sollte zusätzlich Folsäure-Präparate einnehmen.
Vitamin B12. Das Vitamin kommt in Fleisch, Fisch, Eiern, Milch sowie in geringen Mengen in Sauerkraut, Hülsenfrüchten und Wurzelgemüsen vor. Menschen, die sich vegetarisch oder vegan ernähren, sollten ihren Vitamin-B12-Spiegel regelmäßig kontrollieren lassen oder vorsorglich ein Ergänzungspräparat einnehmen.
Blutungsneigung und Blutgerinnungsstörungen
Quelle: apotheken.de | 20.12.2024 | mauritius images / Westend61 / Lisa und Wilfried Bahnmüller
 2
2Krankhafte Blutungsneigung (hämorrhagische Diathese): Im Verhältnis zur vorliegenden Verletzung zu starke oder zu langanhaltende Blutung oder eine Spontanblutung ohne erkennbaren Anlass. Milde Formen sind relativ häufig und werden oft nur durch Zufall bei routinemäßigen Blutuntersuchungen erkannt. Schwere Formen sind selten, können aber lebensbedrohlich sein. Oft bemerken die Betroffenen zuerst ungewöhnlich viele blaue Flecken auf der Haut oder häufiges Nasen- oder Zahnfleischbluten. Bei Frauen kann auch die Menstruationsblutung verstärkt und verlängert sein. Die Ursachen einer Blutungsneigung sind vielfältig. Bei den meisten Betroffenen (etwas 90 %) ist die Blutungsneigung erworben, v. a. durch die Einnahme blutgerinnungshemmender Medikamente. Zu den deutlich selteneren angeborenen Blutungsneigungen zählen z. B. das von-Willebrand-Jürgens-Syndrom und die Hämophilie. Die Behandlung und Prognose variieren je nach der zugrundeliegenden Ursache.
Symptome und Leitbeschwerden
Auffällig viele blaue Flecken (Hauteinblutungen) verschiedener Größe: stecknadelkopfgroße (Petechien), viele kleine wie ein Ausschlag (Purpura), ungefähr münzgroße (Sugillationen) oder flächenhafte (Suffusionen) Häufiges Nasen- oder Zahnfleischbluten Verlängerte oder verstärkte Menstruationsblutung Nach Verletzungen oder einer Zahnentfernung zu starke oder zu lang anhaltende Blutungen oder erneut auftretende Blutungen nach bereits erfolgtem Stillstand.
2714_GTV_Einblutung_Haut_Unterschenkel_Gerinnungsfaktoren.jpg|Einblutungen in die Haut des gesamten Unterschenkels bei einem 39-jährigen Patienten mit angeborenem Mangel an Gerinnungsfaktoren. |[GTV 2714]|Foto von Hauteinblutungen bei angeborener Blutgerinnungsstörung
Wann in die Arztpraxis
In den nächsten Tagen, wenn
sich auf einmal stecknadelkopfgroße Flecke auf der Haut bilden plötzlich auffällig viele blaue Flecke oder kleine Blutungen auftreten.
Sofort bei jeder Blutung, die sich nicht stillen lässt.
Die Erkrankung
Krankheitsentstehung
Wird ein Blutgefäß verletzt, kommt es zu einer Blutung. Im gesunden Körper sorgt die Blutgerinnung dafür, dass die Blutung wieder stoppt. Daran sind unterschiedliche Zellen und Gerinnungsfaktoren beteiligt. Bei manchen Menschen funktioniert die Blutgerinnung nicht – sie haben eine Blutungsneigung oder Gerinnungsstörung. Die Blutungsneigungen werden je nach der Ursache in 3 Gruppen unterteilt:
Plättchenbedingte Blutungsneigungen
Am häufigsten sind die Blutplättchen (Thrombozyten) für eine krankhafte Blutungsneigung verantwortlich (plättchenbedingte Blutungsneigung). Die Blutplättchen sind Zellen im Blut, die den 1. Schritt der Blutstillung einleiten. Sie lagern sich um die Verletzung herum aneinander an und dichten mit einem Blutgerinnsel die offene Stelle ab.
Bei der plättchenbedingten Blutungsneigung sind am häufigsten zu wenige Blutplättchen vorhanden (Thrombozytopenie). Hierfür gibt es zahlreiche Ursachen: Entweder es werden zu wenige Blutplättchen gebildet (etwa durch Vitamin-B12- oder B9-Mangel, Alkoholmissbrauch oder Knochenmarkkrebs), oder die Blutplättchen überleben zu kurz, z. B. durch vermehrten Verbrauch oder Zerstörung. Geschädigt werden sie beispielsweise durch Abwehrstoffe (Antikörper), die bei allergischen Reaktionen oder Autoimmunkrankheiten gebildet werden oder mechanisch durch künstliche Herzklappen.
Die zweite Möglichkeit der plättchenbedingten Blutungsneigung ist eine Funktionsstörung der Blutplättchen (Thrombozytopathie). Die Zahl der Blutplättchen ist dabei normal. Auch hier gibt es wieder vielfältige Ursachen. Neben seltenen angeborenen Defekten beeinträchtigen vor allem Arzneimittel die Funktion der Blutplättchen. Dazu zählen Thrombozytenaggregationshemmer, Schmerzmittel und bestimmte Antibiotika. Auch Erkrankungen können die Ursache sein, etwa eine chronische Leber- oder Nierenschwäche.
Gerinnungsstörungen
Gerinnungsfaktoren sind die Bestandteile im Blut, die nach den Blutplättchen die nächste Stufe der Blutstillung einleiten. Sie stabilisieren und verfestigen die von den Blutplättchen gebildeten Blutgerinnsel. Fehlen Gerinnungsfaktoren oder ist deren Funktion beeinträchtigt, spricht man von einer Gerinnungsstörung.
Die häufigste Ursache für eine Gerinnungsstörung ist die Einnahme von Arzneimitteln, die die Gerinnungsfaktoren unterdrücken (gerinnungshemmende Medikamente) Hierzu zählen z. B. die Cumarine und die Heparine.
Ein Grund für das Fehlen von Gerinnungsfaktoren ist, dass zu wenige gebildet werden:
Die meisten Gerinnungsfaktoren werden in der Leber gebildet, weshalb jede ausgeprägte Leberfunktionsstörung zu Gerinnungsstörungen führt. Für die Bildung benötigt die Leber Vitamin K. Auch ein Vitamin-K-Mangel verursacht also Gerinnungsstörungen. Bei den angeborenen Gerinnungsstörungen kommt das Von-Willebrand-Jürgens-Syndrom am häufigsten vor, bei dem nicht ein Gerinnungsfaktor selbst, sondern ein unterstützendes Eiweiß fehlt. Schwere Formen sind selten. Seltener, aber bekannter ist die Bluterkrankheit (Hämophilie), bei der aufgrund eines genetischen Defekts der Gerinnungsfaktor VIII (bei Hämophilie A) oder IX (bei Hämophilie B) nicht gebildet werden kann. Da die Hämophilie über das X-Chromosom vererbt wird, erkranken fast nur Jungen. Frauen können das Gen in sich tragen und sind dann selbst beschwerdefrei, übertragen die Erkrankung aber auf ihre Kinder.
Ein anderer Grund für das Fehlen von Gerinnungsfaktoren ist der erhöhte Verbrauch. Das ist der Fall bei der Verbrauchskoagulopathie. Hier ist die Gerinnung zunächst krankhaft gesteigert und es kommt im gesamten Körper zur Gerinnung des Blutes in den Blutgefäßen (disseminierte intravasale Gerinnung, DIC). Durch den erhöhten Verbrauch bricht anschließend die Blutgerinnung zusammen. Diese schweren Störungen treten im Rahmen lebensbedrohlicher Zustände auf, z. B. bei schwerem Schock, einer Blutvergiftung (Sepsis), massiven Blutungen, wenn es bei einer Bluttransfusion zu Komplikationen kommt (Transfusionszwischenfall) oder wenn ein Fetus im Mutterleib stirbt (Dead-Fetus-Syndrom).
Eine zwar seltene, aber gefürchtete Gerinnungsstörung ist die Hyperfibrinolyse. Hierbei wird vermehrt das Enzym Plasmin freigesetzt und dadurch das für die Blutungsstillung nötige Fibrin aufgelöst. Zu einer Hyperfibrinolyse kommt es z. B. nach größeren Operationen oder bei geburtshilflichen Komplikationen wie vorzeitiger Plazentaablösung oder Fruchtwasserembolie.
Gefäßbedingte Blutungsneigungen
Eine Blutungsneigung kann auch auftreten, wenn mit der Blutstillung selbst alles in Ordnung ist. Es kommt dann einfach immer wieder zu Blutungen, weil die Gefäße „undicht“ sind (gefäßbedingte Blutungsneigung).
Dahinter können Erkrankung stecken wie der angeborene Morbus Osler (Rendu-Osler-Weber-Krankheit). Bei dieser Erkrankung bilden sich wenige Millimeter kleine, rötliche Knötchen (Gefäßerweiterungen) v. a. in Haut und Schleimhäuten, aber auch in den inneren Organen. Diese Gefäßerweiterungen neigen zu Blutungen. Nur leichtes Berühren, etwa beim Rasieren, genügt, um eine Blutung auszulösen. Schleimhaut- und Nasenblutungen sowie Blut in Urin oder Stuhl sind weitere Symptome. Auch autoimmune Gefäßentzündungen wie die klassische |Panarteriitis nodosa sowie infektiös-allergische Gefäßentzündungen wie die Purpura Schoenlein-Henoch bei Kindern führen zu gefäßbedingten Blutungen.
Bei älteren Menschen tritt häufig die harmlose senile Purpura auf. Infolge der normalen Hautalterung werden die kleinsten Gefäße in der Haut brüchig und lassen Blut hindurch. Vor allem an Handrücken, Unterarmen und Unterschenkelstreckseiten blutet es dann geringfügig in die Unterhaut ein. Die Blutungen hören von alleine wieder auf, hinterlassen aber möglicherweise dunkler pigmentierte Stellen.
Auch Medikamente können eine gefäßbedingte Blutungsneigung verursachen, etwa eine Langzeitbehandlung mit Kortison, bei der die Haut ebenfalls dünner und verletzlicher wird.
Klinik, Verlauf und Komplikationen
Auch wenn der Begriff „Blutungsneigung“ erst einmal dramatisch klingt: Oft ist die Blutungsneigung nur mild ausgeprägt. Sie wird dann vielleicht durch Zufall bei Blutuntersuchungen (z. B. vor einer Operation) oder bei Zahnentfernungen entdeckt. Schwere Formen der Blutungsneigung mit lebensbedrohlich starken Blutungen sind eher selten und kommen zum Beispiel bei angeborenen Blutungsneigungen wie der Hämophilie vor.
Eine Blutungsneigung fällt oft auf, weil Betroffene ungewöhnlich viele blaue Flecken auf der Haut haben. Die Größe der Flecken kann schon erste Hinweise auf die Blutungsursache geben.
Typisch für die plättchenbedingten Blutungsneigungen sind viele stecknadelkopfgroße Blutungen der Haut und der Schleimhäute. Häufig zeigt sich außerdem Nasenbluten, Zahnfleischbluten oder eine besonders starke und lange Menstruationsblutung.
Für Gerinnungsstörungen typisch sind eher größere blaue Flecke bis hin zu ausgedehnten Muskel- und Weichteilblutungen.
Gefäßbedingte Blutungsneigungen zeigen sich meist durch Hautblutungen unterschiedlicher Größe. Ernsthafte Blutungen sind selten.
Die Verbrauchskoagulopathie zeigt sich sowohl mit kleinflächigen als auch mit großflächigen Blutungen, weil hier sowohl die Blutplättchen als ich die Gerinnungsfaktoren übermäßig stark verbraucht werden.
Diagnosesicherung
Besteht der Verdacht auf eine Blutungsneigung, kann die Ärzt*in zunächst einen ganz einfachen Test durchführen: Dazu legt sie eine Blutdruckmanschette am Arm an und pumpt diese auf. Zeigen sich nach fünf Minuten stecknadelkopfgroße Hautflecke, ist dies ein Zeichen für eine erhöhte Gefäßbrüchigkeit oder für eine Störung der Blutplättchen.
Eine einfache Blutuntersuchung liefert weitere Hinweise: Die Plättchenzählung aus dem Blutbild sowie die Gerinnungstests INR, PTT und PTZ sind in jedem Labor problemlos möglich. Bei Funktionsstörungen der Blutplättchen oder einem Mangel einzelner Gerinnungsfaktoren sind Blutuntersuchungen im Speziallabor nötig. Zudem können weitere Untersuchungen erforderlich sein, um die Ursache der Störung herauszufinden, etwa eine Knochenmarkuntersuchung bei Verdacht auf eine Blutplättchenbildungsstörung oder molekulargenetische Untersuchungen zum Nachweis angeborener Gendefekte.
Differenzialdiagnosen. Ob eine Blutungsneigung vorliegt, kann durch die beschriebenen Laboruntersuchungen recht einfach diagnostiziert werden. Die Schwierigkeit liegt hierbei weniger in der Diagnosesicherung als vielmehr in der nachfolgenden Ursachensuche.
Behandlung
Die Behandlung der Blutungsneigung richtet sich nach der Ursache.
Steckt zum Beispiel ein Medikament dahinter, wird dieses abgesetzt.
Bei Hämophilie wird der fehlende Gerinnungsfaktor regelmäßig in die Vene gespritzt. Nach entsprechender Schulung kann dies der Patient selbst ausführen. Für beide Formen der Hämophilie steht inzwischen auch eine Gentherapie zur Verfügung, durch die die Leber angeregt wird, selbst die fehlenden Gerinnungsfaktoren zu produzieren.
Einige Formen der Blutungsneigung benötigen gar keine Therapie, sondern müssen nur regelmäßig kontrolliert werden. Das ist z. B. so bei leicht verlaufenden chronischen Formen der Immunthrombozytopenie. Hier gilt das Prinzip "watch and wait".
Stärker eingreifen müssen Ärzt*innen vor allem, wenn Gerinnungsfaktoren oder Blutplättchen sehr niedrig sind, die Blutungen bedrohlich stark werden oder Operationen anstehen. Dann gibt es Medikamente, die die Blutstillung unterstützen. Man versucht dann zum Beispiel, die Bildung der Blutplättchen kurzfristig anzuheben.
Bei schweren, lebensgefährlichen Blutungen werden fehlende Blutplättchen oder Gerinnungsfaktoren durch Blutplättchen- oder Gerinnungsfaktorkonzentrate ersetzt. Diese erhält die Patient*in als Transfusion direkt in die Vene.
Selbsthilfe
Die meisten Blutungsneigungen bestehen nur zeitweilig. Die Betroffenen sollten sich bis zur Besserung vor Verletzungen schützen und auf Warnzeichen einer bedrohlichen Blutung achten.
Auch die meisten Patient*innen mit einem Von-Willebrand-Jürgens-Syndrom sind im Alltag nicht beeinträchtigt. Sie müssen aber vor Operationen auf ihre Erkrankung hinweisen, damit vorbeugend Medikamente oder ein von-Willebrand-Konzentrat gegeben werden.
Anders verhält es sich bei der Bluterkrankheit: Hier ist die Blutungsneigung meist so hoch, dass schon bei kleineren Verletzungen oder sogar vorbeugend Gerinnungsfaktoren gespritzt werden müssen. Zudem muss lebenslang Rücksicht auf die Erkrankung genommen werden, z. B. durch das Meiden bestimmter Sportarten. Die meisten Betroffenen haben sich seit ihrer Kindheit einen angepassten Lebensstil angewöhnt und schon früh das Spritzen erlernt. Zu den empfohlenen Maßnahmen im Umgang mit der Krankheit zählt die sorgfältige Zahnpflege, um z. B. umfangreichere Zahnsanierungen zu verhindern. Ein spezielles Geschicklichkeitstraining hilft oft, Verletzungen vorzubeugen. Rat und Hilfe bezüglich der vielen praktischen Fragen erhalten Betroffene z. B. bei Selbsthilfegruppen.
Stillung lebensbedrohlicher Blutungen
Ab einem Verlust von 1 Liter Blut besteht beim Erwachsenen Schockgefahr. Bei starkem Blutverlust ist also Eile geboten. Fast jede Blutung ist durch genügend starken Druck von außen zum Stillstand zu bringen, am besten durch einen Druckverband und durch Hochlagern des betroffenen Körperteils.
Bei lebensbedrohlichen Blutungen reicht ein Druckverband allerdings nicht aus. Das Blutgefäß muss gezielt mit der Hand zusammengedrückt werden. Hierzu wird gegebenenfalls direkt in die Wunde hineingedrückt. Dazu verwendet man eine sterile Mullkompresse oder notfalls saubere Tücher. Der Druck muss aufrecht erhalten werden, bis ärztliche Hilfe eintrifft.
Prognose
Die Heilungsaussichten bei Blutungsneigungen variieren stark je nach der auslösenden Ursache oder Grunderkrankung.
Angeborene Formen der Blutungsneigung sind nicht heilbar, lassen sich bei fachgerechter Betreuung in spezialisierten medizinischen Zentren aber gut managen.
Viele Formen der Immunthromboyztopenie heilen oft spontan von selbst, insbesondere bei Kindern.
Ist ein Medikament der Auslöser, verschwindet die Blutungsneigung nach Absetzen des Präparates von selbst. Kann eine gerinnungshemmende Behandlung nicht abgesetzt werden, bessert sich die Blutungsneigung oft, wenn die Dosierung angepasst oder auf einen anderen Wirkstoff umgestiegen wird.
Liegt der Blutungsneigung eine Krebserkrankung zugrunde, ist die Prognose eher vorsichtig zu stellen, da sie von der Krebsart abhängt.
Bei einer Verbrauchskoagulopathie ist die Prognose zweifelhaft, da sie meist im Rahmen lebensbedrohlicher Zustände auftritt.
Bei der Leberzirrhose ist die Prognose langfristig eher schlecht.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
Verletzungsrisiko minimieren. Verzichten Sie auf alle Tätigkeiten, die ein erhöhtes Risiko für Verletzungen bergen. Hierzu zählen zum Beispiel Kontaktsportarten oder Sportarten, die wie das Rennradfahren mit hohen Geschwindigkeiten einhergehen. Auch bestimme Arbeiten im Haushalt oder Garten haben hohe Verletzungsrisiken.
Sturzprophylaxe. Entfernen sie alle Stolperfallen in ihrem Wohnumfeld. Ein gezieltes Gleichgewichts- und Geschicklichkeitstraining hilft zusätzlich, Unfälle und Verletzungen zu vermeiden. Fragen Sie hierzu Ihre Krankenkasse oder holen Sie sich Rat bei einer Selbsthilfegruppe.
Körperpflege. Achten sie bei der Zahnpflege auf einen sanften Umgang mit dem Zahnfleisch. Benutzen Sie sehr weiche Zahnbürsten oder Schwammzahnbürsten, verzichten Sie auf Zahnseide und putzen sie das Zahnfleisch nicht mit. Die Trockenrasur ist der Nassrasur vorzuziehen. Lassen Sie sich bei der Nagelpflege durch geschultes Personal unterstützen, z. B. in einer podologischen Praxis.
Ernährung. Vermeiden Sie harte, scharfkantige Speisen, z. B. hartes Brot oder Brötchen. Achten Sie auf eine ausgewogene Ernährung, um einem Vitaminmangel vorzubeugen. Essen Sie ballaststoffreich und trinken Sie ausreichend Flüssigkeit, um einer Verstopfung und starkem Pressen beim Stuhlgang entgegenzuwirken.
Komplementärmedizin
Über naturheilkundliche Behandlungen gegen Blutungsneigung liegen keine wissenschaftlichen Nachweise vor. Wenn Sie Ihre Gesundheit durch komplementärmedizinische Behandlungen unterstützen möchten, ist dagegen jedoch nichts einzuwenden. Einige Verfahren sind für Patient*innen mit einer Blutungsneigung jedoch weniger geeignet. Hierzu zählen Maßnahmen, die zu Blutungen oder Blutergüssen führen können wie das Schröpfen. Auch bei Massagen, osteopathischen Behandlungen und manuellen Therapien, sollte die Therapeut*in auf die Blutungsneigung hingewiesen werden.
Weiterführende Informationen
http://www.dhg.de|www.dhg.de|Deutsche Hämophilie-Gesellschaft, Hamburg http://www.igh-ev.de|www.igh.info|Interessengemeinschaft Hämophiler e. V., Bonn
Hannibal hilft Kindern mit Krebs: Streicheln, spielen, anschauen
Quelle: apotheken.de | 04.12.2024 | mauritius images / Emiko King / Alamy / Alamy Stock Photos
 Therapiehunde kommen inzwischen bei vielen kranken Menschen zum Einsatz. In der Essener Kinderonkologie konnte ein Labrador Retriever zeigen, dass Hundebesuche den Stress krebskranker Kinder senken - und das offenbar ohne gesteigerte Infektionsgefahr.
Therapiehunde kommen inzwischen bei vielen kranken Menschen zum Einsatz. In der Essener Kinderonkologie konnte ein Labrador Retriever zeigen, dass Hundebesuche den Stress krebskranker Kinder senken - und das offenbar ohne gesteigerte Infektionsgefahr. Fellnasen an allen Fronten tätig
Hunde haben sich in der Medizin zu echten Allroundern gemausert. Sie erschnüffeln Krebs und Unterzucker, ersetzen beeinträchtigten Menschen die Augen oder die Hände und lindern Depressionen und Angstattacken. Ob sich die Fellnasen auch in der Kinderonkologie einen Platz erobern können, hat eine Arbeitsgruppe von der Universität Duisburg-Essen geprüft.
Hannibal, der Besuchshund
Ausgewählt wurde dafür der Labrador Retriever Hannibal. Er war zu Beginn der Studie sieben Jahre alt und als Rettungs- und Therapiehund ausgebildet. Mit seinem Trainer kam Hannibal innerhalb der vier Untersuchungsjahre 100 Mal auf die Kinderonkologie im Universitätsklinikum Essen. Die Kinder (und die Eltern) konnten sich dabei aussuchen, ob sie aktiv mit dem Hund spielen wollten oder ob Hannibal einfach nur neben ihnen sitzen oder liegen sollte.
Vor Beginn der Studie gab es jedoch Vorbehalte bezüglich der Hygiene. Könnte Hannibal womöglich Krankheitserreger auf die Station einschleppen und die krebskranken Kinder anstecken? Um Infektionen auszuschließen, wurden sowohl der Hund als auch die Patient*innen regelmäßig mikrobiologisch getestet. Das Ergebnis: Die Hundebesuche ließen die Infektionsrate nicht ansteigen. Zudem waren sämtliche Screeningtests von Hannibal negativ.
Deutlich weniger gestresst
Infektionsgefahr und Sicherheit waren nicht das Einzige, was die Forschenden bei dieser Studie interessierte. Genauso wichtig war die Frage, ob der Hundebesuch den kranken Kindern nutzte. Das war in der Tat so. Durch regelmäßige Befragungen und Messungen stellte sich heraus, dass die Kinder nach Hannibals Besuch weniger gestresst waren. Außerdem fiel es ihnen dadurch leichter, ihren Krankenhausaufenthalt zu akzeptieren.
Nach dieser Studie scheint es durchaus machbar zu sein, Therapiehunde auch bei krebskranken Kindern einzusetzen, sagen die Verantwortlichen. Trotzdem müsse jetzt in größerem Maße getestet werden, wie effektiv der therapeutische Effekt sei. Dazu will die Arbeitsgruppe jetzt eine neue Studie starten.
Quelle: World Journal of Pediatrics
Polyglobulie und Polyzythämie
Quelle: apotheken.de | 16.10.2024 | mauritius images / Finnbarr Webster / Alamy / Alamy Stock Photos
 3
3Polyglobulie (Erythrozytose): Überschießende Bildung roter Blutkörperchen. Eine Polyglobulie kann als primäre, eigenständige Erkrankung auftreten, dann spricht man von Polyzythämie oder genauer Polycythaemia vera. Häufiger tritt eine Polyglobulie als Folge einer anderen Krankheit auf. Dies nennt man sekundäre Polyglobulie. Beide Erkrankungsformen verursachen eine Eindickung des Blutes, die zu Durchblutungsstörungen führt. Die Betroffenen leiden dadurch z. B. an Kopfschmerzen, Schwindel und Ohrensausen. Auch Juckreiz kann auftreten. Behandelt wird die Polyglobulie durch regelmäßigen Aderlass, bei dem Blut entnommen und durch Flüssigkeit ersetzt wird. Bei der Polyzythämie werden zusätzlich Medikamente verordnet, die die Bildung neuer Blutkörperchen unterdrücken. Bei der sekundären Polyglobulie steht die Behandlung der auslösenden Krankheit im Vordergrund. Die Prognose variiert je nach der auslösenden Ursache. Ohne Behandlung drohen Gefäßverschlüsse bis hin zum Schlaganfall oder Herzinfarkt.
Symptome und Leitbeschwerden
Gerötetes Gesicht, blaurote Lippen Ohrensausen oder Ohrgeräusche Kopfschmerzen, Schwindel Juckreiz, v. a. nach Wasserkontakt und durch Reibung Empfindungsstörungen in der Haut wie Kribbeln oder Ameisenlaufen Plötzlich auftretende Schmerzen, Rötung und Schwellung der Finger oder der Zehen Krampfartige Schmerzen in den Beinmuskeln beim Laufen.
Wann in die Arztpraxis
In den nächsten Tagen, wenn die oben genannten Symptome regelmäßig oder dauerhaft auftreten.
Sofort den Notruf wählen bei plötzlicher Luftnot, Schmerzen im Brustkorb, Lähmungen, Sprach- oder Sehstörungen.
Die Erkrankung
2712_GTV_Gesichtsroete_Polyzythaemie.jpg|Patienten mit Polyzythämie haben oft eine auffallende Gesichtsröte, die nicht selten als Zeichen von Gesundheit fehlgedeutet wird. |[GTV 2712]|Gesichtsrötung bei einem älteren Patienten mit Polyglobulie
Krankheitsentstehung
Rote Blutkörperchen (Erythrozyten) werden im Knochenmark gebildet und von dort in den Blutkreislauf freigesetzt. Im Blut zirkulieren sie unermüdlich durch den Körper und transportieren dabei den Sauerstoff aus der Lunge in die Organe und Gewebe. Die Lebensdauer eines roten Blutkörperchens beträgt etwa 120 Tage. Dann wird es von der Milz aus dem Blut herausgefiltert und abgebaut. Die Nieren überwachen den Sauerstoffgehalt des Blutes. Sinkt dieser zu stark ab, schütten sie ein Hormon aus, das Erythropoetin (EPO). Dieses Hormon gibt dem Knochenmark das Signal, mehr rote Blutkörperchen zu bilden. Auf diese Weise werden bei Gesunden die Bildung und der Abbau der Erythrozyten in Balance gehalten.
Eine überschießende Bildung roter Blutkörperchen kann 3 verschiedene Auslöser haben. Entweder es ist zu wenig Sauerstoff oder zu viel EPO im Körper oder das Knochenmark bildet von sich aus zu viel.
Ursachen und Risikofaktoren
Zu wenig Sauerstoff. Die häufigste Ursache für ein Zuviel an roten Blutkörperchen ist das Rauchen, gefolgt von chronischen Lungen- und Herzerkrankungen, die einen Sauerstoffmangel (Hypoxie) auslösen.
Auch bei Bergsteiger*innen oder Urlauber*innen im Hochgebirge kommt es zu einem Sauerstoffmangel im Gewebe, weil in den Höhenlagen weniger Sauerstoff in der Luft ist. Auch diese Personen bilden dann mehr rote Blutkörperchen, um den Sauerstoffmangel auszugleichen. Man spricht in dem Fall von einer physiologischen Höhenpolyglobulie, denn es handelt sich dabei nicht um eine Krankheit, sondern um einen normalen Kompensationsmechanismus des Körpers.
Zu viel Erythropoetin. Die Nieren sind der Hauptbildungsort für EPO. Wenn zu viel EPO im Körper ist, liegt das meist daran, dass ein Nierentumor oder seltener eine andere Nierenerkrankung die Bildung des Hormons ankurbelt. Auch die Leber, das Gehirn, die Milz, die Gebärmutter und die Hoden bilden EPO, deshalb können auch Tumoren in diesen Organen einen EPO-Überschuss hervorrufen. Die Hormonbildung kann aber auch „von außen“ angeregt werden, z. B. durch Anabolika oder eine Behandlung mit männlichen Hormonen (Androgenen). Nicht zuletzt spritzen sich manche Sportler*innen EPO als Dopingmittel.
Neben Erythropoetin stimuliert auch das Hormon Cortisol die Bildung roter Blutkörperchen. Deshalb kann auch ein Zuviel an Cortisol, z. B. beim Cushing-Syndrom, eine Polyglobulie verursachen. Diese Patient*innen haben aber zahlreiche andere, z. T. schwerwiegende Beschwerden und die Polyglobulie steht im Hintergrund.
Überaktives Knochenmark. Bildet das Knochenmark von sich aus zu viele Erythrozyten – also ohne durch ein Hormon-Signal dazu aufgefordert zu werden – nennt man das primäre Polyglobulie. Meist liegt dann eine myeloproliferative Erkrankung vor, also ein Zustand, bei dem sich die Stammzellen im Knochenmark ungebremst vermehren. Hierzu zählt die Polyzythämia vera. Diese Erkrankung tritt im Vergleich zu den sekundären Polyglobulien eher selten auf und betrifft v. a. Ältere.
Daneben gibt es noch weitere Ursachen für eine Polyglobulie, zum Beispiel erbliche Genmutationen wie die primäre familiäre Polyzythämie, Erkrankungen des roten Blutfarbstoffs wie die Methämoglobinämie, verschiedene Vergiftungen (z. B. mit Arsen, Blei oder Kupfer) und das Pickwick-Syndrom. Diese sind aber sehr selten.
Klinik
Ein auffallendes Anzeichen für eine Polyglobulie ist die Gesichtsröte. Auf den ersten Blick scheinen die Betroffenen daher eine besonders „gesunde“ Gesichtsfarbe zu haben. Oft zeigen sie aber auch blau-rot gefärbte Lippen, die das Zuviel des roten Blutfarbstoffs Hämoglobin sichtbar machen.
Beschwerden machen vor allem die Durchblutungsstörungen, die durch die zu vielen Blutkörperchen in den Blutgefäßen auftreten. Sie zeigen sich zunächst in allgemeinen Symptomen wie Kopfschmerzen, Schwindel, Ohrensausen oder Ohrgeräuschen. Auch Empfindungsstörungen wie Hautkribbeln oder Ameisenlaufen können hinzukommen. Manchmal schwellen anfallsweise die Finger oder Zehen schmerzhaft an. Sie sind dann auch rot verfärbt. Ein charakteristisches Symptom ist unerklärlicher Juckreiz, der v. a. nach Wasserkontakt, bei Wärme und durch Reibung ausgelöst wird, also zum Beispiel, wenn sich die Betroffenen nach einem warmen Bad mit dem Handtuch abrubbeln.
Alle diese Symptome entstehen schleichend und treten dann immer öfter oder dauerhaft auf.
Verlauf
Im Erkrankungsverlauf nehmen die Durchblutungsstörungen zu.
Das Blut kann so weit eindicken, dass Beinvenen verstopfen. Die Beine sind dann schwer und geschwollen und beim Laufen zwingen zunehmende Schmerzen zum Stehenbleiben. Man nennt das Schaufensterkrankheit, weil die Betroffenen regelmäßig alle paar Schritte – also quasi an jedem Schaufenster – stehen bleiben müssen.
Da das Herz gegen den Widerstand der vielen Blutzellen anpumpen muss, schlägt es schneller und kräftiger. Auch der Blutdruck kann steigen.
Treten die Durchblutungsstörungen im Gehirn auf, zeigt sich das z. B. durch Konzentrationsstörungen oder Sehstörungen.
Bei der Polyzythämia vera kommt es im Krankheitsverlauf zusätzlich zu Oberbauchschmerzen durch eine Milzvergrößerung (Splenomegalie) sowie zu Müdigkeit, Gewichtsverlust und Blutungen.
Komplikationen
Im schlimmsten Fall schreiten die Durchblutungsstörungen so weit voran, dass ein Schlaganfall, Herzinfarkt oder eine Lungenembolie ausgelöst wird. Diese Komplikationen sind lebensbedrohlich und müssen sofort als Notfall behandelt werden.
Diagnosesicherung
Die Ärzt*in fragt zunächst ausführlich nach den Beschwerden und führt dann eine körperliche Untersuchung durch, bei der auch der Blutdruck gemessen, das Herz abgehört und der Bauch abgetastet wird. Dann wird eine Blutuntersuchung eingeleitet, die schnell die Erhöhung der Erythrozytenzahl und des roten Blutfarbstoffs anzeigt. Je nach Erkrankungsauslöser kann auch ein Zuviel oder Zuwenig des Hormons Erythropoetin im Blut nachgewiesen werden.
Um den Auslöser der Polyglobulie zu finden, werden dann weitere Untersuchungen eingeleitet, z. B. ein Ultraschall des Bauches, ein Röntgen des Brustkorbs und eine Lungenfunktionsprüfung.
Die Diagnosesicherung der Polyzythämie erfordert eine Knochenmarkuntersuchung. Im Zweifel kann die Polyzythämia vera bei fast allen Betroffenen durch eine molekulargenetische Blutuntersuchung nachgewiesen werden. Hierbei wird eine JAK2-Mutation aufgedeckt, also eine genetische Störung, die für die unkontrollierte Vermehrung der Knochenmarks-Stammzellen verantwortlich ist.
Differenzialdiagnose. Manche Symptome wie Kopfschmerzen, Schwindel und Ohrensausen sind sehr allgemein und können bei unzähligen anderen Erkrankungen auftreten. Andere Symptome der Polyglobulie sind sehr typisch für die Erkrankung, z. B. die Hautfarbe und der charakteristische Juckreiz. Auch das Blut lässt wenig Zweifel an der Polyglobulie. Lediglich eine sogenannte „Pseudoglobulie“ bei einem starken Flüssigkeitsverlust kann ebenfalls zu einem scheinbaren Zuviel an Erythrozyten und rotem Blutfarbstoff führen. Dann treten die Symptome aber sehr plötzlich auf und die Hauptsymptome des starken Flüssigkeitsverlust, z. B. durch schweren Durchfall, Schock oder Verbrennung, stehen im Vordergrund. Das Hauptaugenmerk bei der Diagnostik einer Polyglobulie liegt also darin, die auslösende Ursache festzustellen, die wie oben beschrieben von harmlosen Höhenaufenthalten über Lungen- und Herzerkrankungen bis hin zu Tumor- und Knochenmarkserkrankungen reichen können.
Behandlung
Gefährlich werden alle Polyglobulien durch die Durchblutungsstörungen, die im schlimmsten Fall zum lebensbedrohlichen Schlaganfall, Herzinfarkt oder einer Lungenembolie führen können. Als „Erstmaßnahme“ wird den Patient*innen deshalb zur Blutverdünnung durch einen Aderlass Blut entnommen und durch Flüssigkeit ersetzt.
Bei sekundären Polyglobulien richtet sich die weitere Behandlung dann nach der auslösenden Ursache. Bei Sauerstoffmangel wird die Therapie gegebenenfalls durch die Gabe von Sauerstoff unterstützt.
Bei der Polyzythämie können regelmäßige Aderlässe und eine medikamentöse Behandlung mit Interferon und/oder Hydroxyharnstoff die Anzahl der Zellen meist über Jahre gut senken. Diese beiden Medikamente hemmen die übermäßige Bildung und Reifung der Blutzellen im Knochenmark. Interferon fördert zusätzlich den Abbau überzähliger Blutzellen. Bei Unverträglichkeit oder ungenügender Wirksamkeit dieser Arzneimittel kommen alternativ andere Medikamente zum Einsatz, z. B. ein JAK2-Inhibitor, der die unkontrollierte Vermehrung der Stammzellen im Knochenmark unterdrückt.
Der Juckreiz lässt sich mit Antihistaminika oder UV-Licht behandeln.
Bei jungen Patient*innen mit Polyzythämia vera wird bei einem schweren Krankheitsverlauf auch eine Stammzelltransplantation in Betracht gezogen. Das heißt, dass die kranken körpereigenen Stammzellen zunächst durch eine Chemotherapie vollständig zerstört werden und anschließend gesunde Stammzellen übertragen werden, z. B. von gesunden Geschwistern oder anderen Familienmitgliedern oder auch von Fremdspender*innen.
Prognose
Die Prognose einer Polyglobulie hängt sehr von der auslösenden Ursache ab. Bei Raucher*innen kann schon eine Rauchentwöhnung helfen, um die Anzahl der roten Blutkörperchen wieder zu normalisieren. Chronische Lungen- und Herzerkrankungen sind dagegen oft nicht heilbar. Bei Tumorerkrankungen ist die Art des Tumors ausschlaggebend für die Prognose.
Die Polyzythämia vera lässt sich meist über viele Jahre gut kontrollieren und die Betroffenen können ein fast normales Leben führen. Die Erkrankung kann jedoch in eine Leukämie übergehen.
Unbehandelt beträgt die Überlebenszeit der Patient*innen wegen der lebensgefährlichen Gefäßverschlüsse nur wenige Jahre.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
Rauchentwöhnung. Wie sehr das Rauchen die Gesundheit gefährdet, ist hinlänglich bekannt. Trotzdem fällt es den meisten Raucher*innen schwer, ihre Nikotinsucht in den Griff zu bekommen. Unterstützen kann Sie dabei ein Rauchentwöhnungsprogramm. Dieses umfasst neben verschiedenen Nikotinersatzprodukten auch ein Nichtrauchertraining (eine Form der Verhaltenstherapie) und die Schulung in alternativen Methoden zur Bedürfnisbefriedigung. Lassen Sie sich von Ihrer Ärzt*in und Apotheker*in dazu beraten.
Risikominimierung. Um das Risiko eines Gefäßverschlusses zu reduzieren, können Betroffene aktiv mitwirken. Bewegen Sie sich regelmäßig und vermeiden Sie langes Sitzen, um den Kreislauf in Schwung zu halten. Trinken Sie immer ausreichend Flüssigkeit, um ein noch stärkeres Eindicken des Blutes zu verhindern. Übergewicht sollte durch eine kontrollierte Gewichtsabnahme normalisiert werden.
Prävention
Außer durch eine allgemein gesunde Lebensweise lassen sich einer Polyglobulie und Polyzythämie nicht gezielt vorbeugen. Die Polyzythämia vera ist zwar nicht vererbbar, aber in manchen Familien treten myeloproliferative Erkrankungen besonders häufig auf. Wenn mehrere Familienmitglieder von einer Blut- oder Krebserkrankung betroffen sind, empfiehlt sich daher eine genetische Beratung in einer humangenetischen Praxis.
Weiterführende Informationen
Leben mit Blutkrankheiten
