Was tun, wenn das Kind fiebert?: Temperaturalarm im Kinderzimmer
Quelle: apotheken.de | 21.03.2026 | mauritius images / Westend61 / Anastasiya Amraeva
 Wie misst man die Temperatur am besten? Muss man Fieber senken? Und vor allem: Wann muss das Fieberkind in die Arztpraxis? Diese und andere Fragen stellen sich besorgte Eltern häufig – insbesondere, wenn das Kind noch klein ist. Ein gutes Basiswissen zum Thema Fieber und praktische Tipps helfen dabei, ruhig zu bleiben und Fieber bei Babys und Kindern gut zu managen.
Wie misst man die Temperatur am besten? Muss man Fieber senken? Und vor allem: Wann muss das Fieberkind in die Arztpraxis? Diese und andere Fragen stellen sich besorgte Eltern häufig – insbesondere, wenn das Kind noch klein ist. Ein gutes Basiswissen zum Thema Fieber und praktische Tipps helfen dabei, ruhig zu bleiben und Fieber bei Babys und Kindern gut zu managen. Fieber als Zeichen der Abwehr
Der gesunde Körper benötigt gleichmäßige Bedingungen, um optimal zu funktionieren. Das betrifft auch die Körpertemperatur. Bei etwa 37° C arbeiten Stoffwechsel und Organe am effizientesten. Deshalb sorgt ein Regelsystem im Gehirn dafür, dass diese Temperatur gehalten wird. Als normal gelten Körpertemperaturen bis 37,5 °C.
Kommt es allerdings zu Bedrohungen wie z. B. einer Infektion, hebt der Körper seine Temperatur bewusst an – er entwickelt Fieber. Von Fieber spricht man bei Kindern und Jugendlichen bei einer Körpertemperatur ab 38,5° C, bei Babys unter 3 Monaten schon bei einer Temperatur ab 38° C.
In den meisten Fällen ist Fieber eine normale und hilfreiche Abwehrreaktion des Körpers gegen Krankheitserreger. Denn eine gesteigerte Körpertemperatur unterstützt den Organismus dabei auf mehrere Arten: Fieber feuert die eigenen Immunzellen an, mehr Antikörper zu produzieren, sich schneller zu den Erregern zu bewegen und diese effektiver anzugreifen. Zudem leiden die eingedrungenen Krankheitskeime unter der höheren Körpertemperatur. Viele Bakterien und Viren vermehren sich bei 39° C langsamer, was dem Immunsystem mehr Zeit zur Bekämpfung verschafft.
Ausgelöst wird das Fieber bei einer Infektion durch den Krankheitserreger selbst. Sind Bakterien, Viren oder Pilze in den Körper eingedrungen, werden aus ihnen Zellbestandteile freigesetzt. Diese Fett-Zucker-Moleküle aktivieren die Immunzellen, bestimmte Botenstoffe zu bilden (Zytokine wie z. B. Interleukin-1 und Interleukin-6). Die Botenstoffe lösen eine Kettenreaktion aus und bewirken schließlich, dass wie an einem Thermostat die Solltemperatur im Gehirn angehoben wird. Zur Erhöhung der Temperatur werden über das Nervensystem Befehle in den Körper geschickt: Die Wärmeproduktion steigt, indem die Muskeln zittern und mehr braunes Fettgewebe verbrannt wird. Gleichzeitig verengen sich die Gefäße und die Haare werden aufgerichtet, damit weniger Wärme nach außen abgegeben wird.
Normalerweise läuft das Fieber in drei Phasen ab.
Der Fieberanstieg beginnt mit Schwäche und Frösteln bis hin zum Schüttelfrost. Der Temperaturanstieg konzentriert sich auf das Innere des Körpers. Die Haut ist blass, Hände und Füße fühlen sich kühl an. Beim Fieberplateau stellt sich bei einer höheren Körpertemperatur ein Gleichgewicht ein. Hände und Füße werden wieder warm, die Haut ist trocken. Beim Fieberabfall wird die Wärme nach außen verteilt, das Kind fängt an zu glühen und zu schwitzen.
Hinweis: Die häufigste Ursache für Fieber bei Kindern sind virale Infektionen wie Erkältung, Grippe oder Kinderkrankheiten. Sie sind für mehr als 90% der Fälle verantwortlich. Viel seltener führen bakterielle Infektionen wie z. B. eine Mittelohrentzündung dazu.
Wie misst man Fieber richtig?
Fieber messen ist gar nicht so einfach. Es gibt verschiedene Thermometer und verschiedene Methoden, die unterschiedlich genau messen und je nach Alter des Kindes eingesetzt werden sollten.
Bei Neugeborenen und Säuglingen sollte man die Temperatur immer mit einem Digitalthermometer im Po messen. Die möglichst flexible Spitze bestreicht man mit Fettsalbe oder Vaseline, um sie etwas gleitfähiger zu machen. Dann legt man das Baby auf den Rücken oder auf die Seite und winkelt die Beinchen an. Mit einer Hand hält man das Baby an Becken und Beinen, mit der anderen führt man vorsichtig das Thermometer in den After ein (1-2 cm bei Säuglingen, 1 cm bei Neugeborenen). Dann wartet man, bis das Piepsignal ertönt, zieht das Thermometer langsam wieder heraus und liest es ab.
Auch bei Kindern und Jugendlichen ist die Messung mit einem Digitalthermometer im Po am genauesten. Allerdings ist diese Prozedur nicht sonderlich beliebt. Eine Alternative bietet die Messung mit einem Trommelfell- oder Ohrthermometer. Dabei ist einiges zu beachten: Um die Messergebnisse nicht zu verfälschen, sollte das Kind vorher 15 Minuten nicht auf dem Ohr liegen. Dann geht man folgendermaßen vor:
Die Ohrmuschel vorsichtig nach oben hinten ziehen, um den Gehörgang zu begradigen. Dann die Messspitze vorsichtig in das Ohr schieben, bis sie auf das Trommelfell zeigt (in Richtung gegenüberliegende Schläfe). Den Knopf drücken, auf den Piepton warten und die Temperatur ablesen.
Die Ohrtemperatur ist im Allgemeinen etwa 0,3-0,5° C niedriger als die im Po (rektal) gemessene Temperatur. Wichtig: Bei Wiederholungsmessungen immer im selben Ohr messen.
Bei älteren Kindern kann man die Temperatur auch mit einem Stirnthermometer oder mit dem Digitalthermometer unter der Zunge messen. Allerdings sind diese Methoden ungenauer. Die Messung der Temperatur unter der Achsel wird überhaupt nicht mehr empfohlen.
Wann muss das Fieberkind in die Arztpraxis?
In den meisten Fällen ist Fieber bei Kindern ein Zeichen für eine harmlose virale Infektion. Wenn es dem Kind gut geht, es ausreichend trinkt und keine Anzeichen für eine ernste Erkrankung vorliegen, muss es in der Regel nicht zur Ärzt*in. Treten jedoch Warnzeichen auf, muss die Kinder- oder Hausärzt*in eingeschaltet werden. Das ist zum Beispiel der Fall, wenn das Kind
benommen, orientierungslos, nicht ansprechbar oder überaus schläfrig ist,schrill schreit oder starke Schmerzen hat, Krämpfe entwickelt, sehr schnell atmet oder sogar Luftnot entwickelt, bei Berührung empfindlich ist, ausgetrocknet ist oder seit über 12 Stunden keinen Urin mehr ausgeschieden hat einen Hautausschlag hat, der unter Druck mit einem Glas nicht verschwindet (dann handelt es sich um Hauteinblutungen) oder schwer krank wirkt.
Schon eines dieser Warnzeichen ist Grund genug, das Fieber ärztlich abklären zu lassen. Auch bei Kindern unter 3 Monaten, die 38° C aufweisen (im Po gemessen), sollte man eine Ärzt*in aufsuchen. Gleiches gilt, wenn man sehr unsicher oder besorgt ist.
Manche Kinder entwickeln beim Fiebern Fieberkrämpfe. Sie hören meist nach wenigen Minuten von selbst auf und hinterlassen keine bleibenden Schäden. Kommt es zum ersten Mal dazu, sollte das Kind in eine Notfallambulanz oder in die Kinderarztpraxis gebracht werden, um eine ernste Erkrankung auszuschließen. Ebenfalls den Notdienst rufen sollte man bei Anfällen, die länger als 5 Minuten dauern, bei denen das Kind blau wird oder eine Bewusstseinsstörung auftritt.
Hinweis: Zögern Sie bei Warnzeichen nicht, ärztliche Hilfe zu suchen. Außerhalb von Praxisöffnungszeiten erreicht man den ärztlichen Bereitschaftsdienst unter 116 117, im Notfall wendet man sich an den Rettungsdienst (112) oder bringt das Kind ins nächste Kinderkrankenhaus.
Was tun bei Fieber?
Liegen keine Warnsymptome (siehe oben) vor, kann das fiebernde Kind gut zu Hause betreut werden. Auch wenn es besorgten Eltern manchmal schwerfällt: Das Wichtigste ist, sich nicht aufzuregen und dem kranken Kind Sicherheit zu vermitteln.
Je nach Fieberphase kann man dem Kind helfen, damit es sich möglichst wohlfühlt.
Wenn es beim Fieberanstieg fröstelt oder friert, deckt man es zu. Manchmal ist dem Kind schon in dieser Phase zu warm, dann reicht eine leichte Decke. Sind in der Plateauphase Hände und Füße wieder erwärmt, darf man körperwarme Wadenwickel machen. Sie dürfen nicht kühlen, da der Organismus sonst erneut zu einem Temperaturanstieg angeregt wird. Beim Fieberabfall fängt das Kind an zu „glühen“ und es entspannt sich meist. Ist ihm zu warm oder es schwitzt, reicht eine leichte Decke. Allerdings sollte es nicht gekühlt werden. Deshalb muss man auch verschwitzte Wäsche wechseln.
Es ist wichtig darauf zu achten, dass das Kind genug trinkt. Denn Fieber kann den Flüssigkeitsbedarf um bis zu 20 % steigern. Je nach Alter sind 1 Liter bis 1,5 L Flüssigkeit erforderlich. Geeignet sind Wasser, Tee oder verdünnte Säfte. Wenn das Kind nicht so recht trinken mag, kann man die Flüssigkeit mit einem Löffel oder einer kleinen Spritze zuführen. Wird das Trinken verweigert, ist dies eines der Gründe, Rücksprache mit einer Ärzt*in zu halten.
Ausreichend Ruhe und Schlaf fördern die Genesung und stärken das Immunsystem. Einem unruhigen Kind helfen Kuscheln oder Vorlesen, um das Einschlafen zu erleichtern. Fiebernde Kinder müssen allerdings nicht zwingend schlafen. Geht es ihnen gut, ist auch ruhiges Spielen oder Lesen erlaubt. In jedem Fall müssen fiebernde Kinder gut beobachtet werden, um mögliche Warnzeichen für eine Verschlechterung des Zustands zu erkennen.
Tipp: Für die Anwendung von Wadenwickeln gibt es Videos im Netz, z. B. unter www.feverapp.de/videos/#c760.
Sind Medikamente bei Fieber nötig?
Früher versuchte man in der Regel, Fieber zu senken. Heute weiß man dagegen, wie wichtig die erhöhte Körpertemperatur zur Abwehr von Erregern ist. Fieber zu senken verkürzt die Krankheitsdauer nicht. Im Gegenteil: Es kann den Heilungsprozess sogar stören. Deshalb ist es in den meisten Fällen nicht nötig, eine hohe Temperatur zu senken – der Körper regelt dies von selbst.
Kinderärzt*innen empfehlen fieber- und schmerzsenkende Medikamente deshalb nur, wenn das Kind Schmerzen hat. In Frage kommen dafür insbesondere Ibuprofen (für Kinder ab 3 Monaten) oder Paracetamol. Diese Medikamente können auch Nebenwirkungen haben. Deshalb sollten sie nur so lange verabreicht werden, bis es dem Kind besser geht. Auch die Dosierung ist wichtig und muss dem Körpergewicht angepasst werden. Auf keinen Fall darf die jeweilige maximale Tagesdosis überschritten werden. Die Dosisempfehlungen entnimmt man dem entsprechenden Beipackzettel. Rat dazu gibt es auch in der Apotheke oder bei der Kinderärzt*in.
Wenn das Kind trotz der Medikamente weiter Schmerzen hat, darf man nicht einfach das Präparat wechseln. Besser ist es, zuvor Rücksprache mit der Ärzt*in zu halten. Das gilt natürlich auch, wenn sich der Allgemeinzustand verschlechtert oder eines oder mehrere der oben genannten Warnzeichen auftreten.
Bei Kindern, die schon einmal einen Fieberkrampf erlebt haben, hat man früher manchmal fiebersenkende Mittel zur Vorbeugung empfohlen. Davon wird heute abgeraten. Denn diese Medikamente sind nicht in der Lage, Fieberkrämpfe zu verhindern. Stattdessen verordnet die Kinderärzt*in krampflösendes Diazepam, das die Eltern dem Kind bei einem erneuten Fieberkrampf in den Po verabreichen.
Antibiotika sind beim fiebernden Kind nur nötig, wenn eine schwere bakterielle Infektion vorliegt. Ansonsten überwiegen die Nachteile, z. B. Nebenwirkungen, aber auch Antibiotikaresistenzen. Ob bei Fieber ein Antibiotikum erforderlich ist, entscheidet die behandelnde Ärzt*in deshalb im Einzelfall.
Hinweis: Fieber nach Impfungen zeigt, dass sich der Körper mit dem Impfstoff wie gewünscht auseinandersetzt und Antikörper bildet. Fiebersenkende Mittel werden nur dann empfohlen, wenn das Kind nach der Impfung zusätzlich zum Fieber Schmerzen oder starkes Unwohlsein entwickelt.
Erholung muss sein!
Ist das Fieber abgeklungen, beginnt die Erholungsphase für das Kind. Auch diese Phase ist wichtig, da der Körper Gewebe repariert und sich das Immunsystem regeneriert. Oft ist das Kind noch blass und geschwächt, manche werden quengelig. Der Schlafbedarf ist meist hoch und der Appetit noch vermindert. Diese Phase dauert je nach Stärke der Infektion etwa 2 bis 5 Tage.
Essen sollten die Kinder dann besser leichte Kost. Dazu gehören Suppen und vitaminreiches Obst. Wie in den Fieberphasen muss darauf geachtet werden, dass das Kind ausreichend trinkt.
Bevor es wieder in den Kindergarten oder in die Schule geht, sollte das Kind mindestens einen Tag fieberfrei und fit sein. Damit auch Berufstätige ihre Kinder in Ruhe zuhause betreuen können, gibt für gesetzlich krankenversicherte Eltern spezielle Regelungen wie Kinderkrankentage und Kinderkrankengeld. Im Jahr 2026 können Versicherte je Kind unter 12 Jahren bis zu 15 Arbeitstage zuhause bleiben und Kinderkrankengeld beantragen, Alleinerziehende bis zu 30 Tage. Beantragt wird das Kinderkrankengeld bei der jeweiligen Krankenkasse.
Tipp: Ausführliche Infos zum Kinderkrankengeld gibt es auf der Webseite des Bundesgesundheitsministeriums.
Quelle:S3-Leitlinie Fiebermanagement bei Kindern und Jugendlichen
Früher mit dem Zukleben starten: Sehschärfe beim Schielen retten
Quelle: apotheken.de | 17.03.2026 | mauritius images / EyeEm / Steve Guessoum
 Erst vier bis sechs Monate Brille tragen und dann das gesunde Auge abkleben – das ist die Strategie für die meisten Schielkinder. Doch offenbar entwickelt sich die Sehschärfe besser, wenn man deutlich früher mit dem Zukleben beginnt.
Erst vier bis sechs Monate Brille tragen und dann das gesunde Auge abkleben – das ist die Strategie für die meisten Schielkinder. Doch offenbar entwickelt sich die Sehschärfe besser, wenn man deutlich früher mit dem Zukleben beginnt. Sehschärfe und räumliches Sehen in Gefahr
Schielen bei Kleinkindern muss frühzeitig behandelt werden. Unterlässt man es, drohen langfristig Folgen: So verringert sich nicht nur die Sehschärfe. Auch das räumliche Sehen wird beeinträchtigt. Unbehandelte Schielkinder entwickeln deshalb oft Schwierigkeiten beim Lesen und können sich in der Schule nicht gut konzentrieren.
Momentan bekommen Schielkinder meist einige Monate lang eine Brille, um die Sehschärfe zu verbessern. Danach wird mit dem Zukleben des gesunden Auges gestartet (Okklusionstherapie). Dadurch zwingt man das schielende Auge, sich mehr anzustrengen und aktiv zu sehen. Auf diese Weise wird seine Sehkraft trainiert und verbessert. Die Abklebedauer variiert, meist beträgt sie zwischen zwei und sechs Stunden täglich.
Drei Wochen Brille, dann kleben
Offenbar ist es für die Augen besser, wenn die Okklusionstherapie deutlich früher beginnt. Das haben britische Ärzt*innen in einer Studie mit 334 Kindern zwischen vier und sechs Jahren herausgefunden. 170 von erhielten die Standardtherapie – also 18 Woche Brille, danach 24 Wochen zusätzliches Zukleben. Bei 164 Kindern wurde dagegen mit dem Zukleben schon nach drei Wochen Brilletragen begonnen.
Beim Einstieg in die Studie und zwölf und 24 Wochen nach Beginn des Zuklebens wurde bei den Kindern die Sehschärfe gemessen. Die Kinder mit der frühen Okklusionstherapie schnitten dabei deutlich besser ab. Das war auch längerfristig so: Der Unterschied zwischen Frühklebern und den Kindern mit der langen Brillenphase war auch noch nach der 24. Woche nachweisbar.
Eltern zufrieden, Kinder weniger
Das frühe Abkleben nach nur drei Wochen Brilletragen bringt in puncto Sehschärfe also mehr als das Abkleben nach 18-wöchiger Brillenphase. Die Eltern der Kinder waren zu 83% zufrieden mit der Therapie. Die Kinder selbst fanden das Abkleben generell nicht so toll. Zufrieden laut Smiley-Skala waren damit nur 37%.
Auch wenn kleine Kinder das Zukleben ihres gesunden Auges nicht mögen: Die Forschungsgruppe rät aufgrund der Daten, vor allem bei Schielkindern mit schwerer Sehschwäche oder mit stark unterschiedlicher Brechkraft beider Augen frühzeitig mit dem Zukleben zu beginnen. Eine ausgedehnte Brillenphase sehen sie am ehesten bei den Kindern als angebracht, die unter 5 Jahre und 4 Monate alt sind und nur eine geringe Sehschwäche aufweisen.
Quelle: Ärztezeitung
Stillen reduziert Blutkrebs-Risiko: Baby an die Brust!
Quelle: apotheken.de | 03.03.2026 | mauritius images / Westend61 / Irina Heß
 Krebs ist bei Kindern zum Glück selten. Wenn sie aber daran erkranken, entwickeln sie häufig eine Leukämie. Diesem Blutkrebs kann offenbar mit Stillen vorgebeugt werden.
Krebs ist bei Kindern zum Glück selten. Wenn sie aber daran erkranken, entwickeln sie häufig eine Leukämie. Diesem Blutkrebs kann offenbar mit Stillen vorgebeugt werden. Daten von 300 000 Kindern analysiert
Schon länger gibt es Hinweise darauf, dass gestillte Babys im Kindesalter seltener Krebserkrankungen entwickeln als ungestillte. Größere Studien dazu gab es bisher allerdings nicht. Um hier mehr Klarheit zu schaffen, hat eine dänische Arbeitsgruppe die Daten von über 300 000 Kindern des dänischen Kindergesundheitsregisters analysiert. Die Beobachtungszeit dauert von der Geburt bis längstens zum 15. Lebensjahr des Kindes.
331 Kinder erhielten im Alter von ein bis 14 Jahren eine Krebsdiagnose, das Durchschnittsalter dabei betrug 4 Jahre. Am häufigsten war Blutkrebs, 122 (37%) der Kinder erkrankten daran. Bei zwei Drittel von ihnen handelte es sich um eine akute lymphoblastische Leukämie (ALL). Die übrigen Kinder litten an Tumoren des zentralen Nervensystems oder an soliden Tumoren, bei denen z.B. Leber, Auge, Niere oder Darm betroffen waren.
Mindestens drei Monate voll stillen
Im dänischen Kindergesundheitsregister werden auch die Daten zur frühkindlichen Ernährung dokumentiert. Daraus errechneten die Forschenden, dass Stillen vor Blutkrebs schützt, und zwar insbesondere vor einer ALL. Wurden die Kinder über mehr als drei Monate hauptsächlich gestillt, verringerte sich ihr Blutkrebsrisiko um 34% im Vergleich zu den Kindern, die kürzer oder gar nicht gestillt worden waren. Auf die Entwicklung anderer Tumoren hatte das Stillen keinen Einfluss.
Darmmikrobiom als schützende Ursache?
Der positive Einfluss des Stillens beruht womöglich auf dem Darmmikrobiom, also auf den Bakterien, die den Darm bewohnen. Denn es hat sich gezeigt, dass an ALL erkrankte Kinder eine andere Darmflora haben als gesunde Gleichaltrige. Genaueres dazu muss jedoch noch erforscht werden.
Auch wenn die ALL zu den häufigsten Krebsarten bei Kindern gehört, ist sie trotzdem sehr selten, kommentiert eine Expertin die Studie. Ob das verringerte Risiko einer ohnehin seltenen Erkrankung Mütter dazu bringt, länger voll zu stillen, hält sie für unwahrscheinlich. Dennoch sei das Ergebnis ein weiterer Vorteil, der die entscheidende Bedeutung des Stillens ergänze.
Quelle: Springer Medizin
Dellwarzen den Garaus machen: Nicht immer nur kosmetisch störend
Quelle: apotheken.de | 23.02.2026 | mauritius images / Andrey Zhuravlev / Alamy / Alamy Stock Photos
 Dellwarzen sind klein und relativ unscheinbar – und verschwinden früher oder später von selbst wieder. In manchen Fällen sollten sie jedoch behandelt werden. Je nachdem, wo sie sitzen, ist das auch als Selbsttherapie möglich.
Dellwarzen sind klein und relativ unscheinbar – und verschwinden früher oder später von selbst wieder. In manchen Fällen sollten sie jedoch behandelt werden. Je nachdem, wo sie sitzen, ist das auch als Selbsttherapie möglich. Vor allem Kinder betroffen
Bei Dellwarzen handelt es sich um kleine, feste, stecknadelkopfgroße Hautknötchen. Ihr Charakteristikum ist eine kleine Delle in der Mitte. Sie kommen einzeln oder in kleinen Gruppen insbesondere bei Kindern vor. Dort sitzen sie meist an Armen und Beinen. Auslöser ist das Molluscum-contagiosum-Virus. Es wird z. B. beim Spielen durch direkten Kontakt übertragen und dringt dann über winzige Verletzungen in die Haut ein. Manchmal stecken sich die Kinder auch im Schwimmbad an – weshalb Dellwarzen auch Wasserwarzen genannt werden. Teenager und junge Erwachsen infizieren sich dagegen meist durch sexuellen Kontakt. Bei ihnen findet man Dellwarzen deshalb oft am Genitalbereich oder innen an den Oberschenkeln.
Abkleben verhindert Ansteckung
Normalerweise heilen Dellwarzen innerhalb von bis zu sechs Monaten von alleine wieder ab. Nur ganz selten bleibt dabei eine Narbe zurück. Den Heilungsprozess kann man unterstützen, indem man nicht an den Knötchen kratzt. Dadurch verhindert man außerdem, dass der infektiöse Inhalt freigesetzt wird und bei sich selbst oder anderen Menschen Warzen auslöst. Um die Ansteckungsgefahr weiter zu reduzieren, klebt man Dellwarzen am besten mit einem Pflaster ab.
Ärzt*innen greifen zum scharfen Löffel
Sitzen die Dellwarzen an ungünstigen Stellen (z. B. im Genitalbereich) oder sind sie sehr zahlreich, sollten sie ärztlich behandelt werden. Das gilt auch, wenn sie bei Menschen mit geschwächtem Immunsystem auftreten. Ärzt*innen entfernen die Dellwarzen mit einem scharfen Löffel (Kürettage) oder durch Vereisung. Eine weitere Möglichkeit ist das Auftragen von rezeptpflichtigem Podophyllotoxin. In Einzelfallberichten waren – vor allem bei Immungeschwächten – auch Cremes mit dem Wirkstoff Imiquimod erfolgreich.
In den USA wurde jetzt der Wirkstoff Cantharidin zur Behandlung von Dellwarzen zugelassen. Es wird im Abstand von drei Wochen zweimal auf die Warze aufgetragen – unter ärztlicher Aufsicht. Zu Recht, denn das Mittel birgt einige Gefahren: Eine orale Aufnahme des Wirkstoffs kann tödlich sein, zudem ist der getrocknete Wirkstoff entflammbar. Lokal aufgetragen kann Cantharidin zu Blasen, Schmerzen, starkem Juckreiz und Hautschäden auslösen. Die europäische Leitlinie rät deshalb von der Verwendung Cantharidins im Genital- und Perianalbereich explizit ab.
Wann Selbsttherapie möglich ist
Kosmetisch störende Dellwarzen außerhalb des Genitalbereichs können auch in Eigenregie angegangen werden. Dazu gibt es eine Reihe von Lösungen oder Salben, z.B. Kaliumhydroxid und Salicylsäure. Die Wirkstoffe lösen eine Entzündung aus und sollen das Abheilen der Dellwarze beschleunigen. Leider gelingt dies nicht immer.
Wichtig bei der Selbsttherapie: Die Präparate immer aus der Apotheke beziehen! Im Internet werden viele Mittel zur Behandlung von Dellwarzen angeboten. Diese sind aber häufig nicht wirksam – oder sie führen zu einer so starken Entzündung, dass sie der Haut dauerhaft schaden können. Außerdem hat die Apotheke ein weiteres Plus: Dort gibt es die Beratung zur Behandlung gratis dazu.
Quelle: DAZ online
Kein Autismus durch Paracetamol: Einnahme bei Schwangeren sicher
Quelle: apotheken.de | 11.02.2026 | mauritius images / Oleksii Terpugov / Alamy / Alamy Stock Photos
 Immer wieder wird behauptet, dass die Einnahme von Paracetamol in der Schwangerschaft das Autismusrisiko beim Kind erhöht. Doch das ist nicht der Fall, wie eine aktuelle Metaanalyse erneut unterstreicht.
Immer wieder wird behauptet, dass die Einnahme von Paracetamol in der Schwangerschaft das Autismusrisiko beim Kind erhöht. Doch das ist nicht der Fall, wie eine aktuelle Metaanalyse erneut unterstreicht. Falschbehauptungen aus obersten Rängen
Eine von vielen gebetsmühlenartig wiederholten Fake-News ist die Entstehung von Autismus durch das Schmerzmittel Paracetamol. Selbst die US-Regierung war dieser Meinung und beauftragte die entsprechende Behörde, die Warnhinweise des Wirkstoffs zu ändern.
Die europäische Arzneimittelbehörde sieht das anders und hält an ihren Empfehlungen zu Paracetamol fest. Genauso ist es in Deutschland, hier wird der Wirkstoff weiterhin als Schmerz- und fiebersenkendes Mittel auch während der Schwangerschaft empfohlen.
Zwei Studien untermauern Sicherheit
Zu Recht, wie zwei große Studie untermauern. 2024 fand eine schwedische Arbeitsgruppe zwar ein leicht erhöhtes Risiko für neurologische Entwicklungsstörungen bei Kindern, deren Mütter in der Schwangerschaft Paracetamol eingenommen hatten.
Ein Zusammenhang wurde aber in der gleichen Studie ausgeschlossen, als man Geschwisterpaare verglich: Die Mütter hatten bei einem Kind Paracetamol eingenommen, bei dem anderen nicht. Das Risiko für ADHS oder Autismus unterschied sich nicht mehr. Das bedeutet, dass das vorher erhöhte Risiko nicht auf die Einnahme von Paracetamol, sondern auf andere Ursachen wie eine genetische Veranlagung oder familiäre Faktoren zurückzuführen war.
Eine neue große Metaanalyse untermauert diese Ergebnisse. Auch ihr zufolge erhöht die Einnahme von Paracetamol bei werdenden Müttern das Risiko für Autismus, ADHS oder eine geistige Behinderung nicht. Ältere, anderslautende Studienergebnisse führen Expert*innen auf methodische Fehler und Störfaktoren zurück.
NSAR und Opioide sind keine bessere Alternative
Frauenärzt*innen betonen, dass der gelegentliche Einsatz des Medikaments in der Schwangerschaft sicher ist. Keinesfalls sollten sich Schwangere irritieren lassen und Schmerzen und Fieber nicht behandeln. Denn das kann zu Komplikationen wie Fehlgeburten führen. Ebenfalls ungünstig ist, Paracetamol in Eigenregie mit NSAR oder Opioiden zu ersetzen. Denn diese Medikamente bergen je nach Schwangerschaftszeitpunkt größere Risiken und sind keinesfalls eine bessere Alternative. Im Einzelfall ist es sowieso ratsam, bei Schmerzen oder Fieber die behandelnde Ärzt*in zu konsultieren.
Quelle:Ärztezeitung
Diese Impfungen müssen sein: Kindergesundheit im Blick
Quelle: apotheken.de | 24.01.2026 | mauritius images / Westend61 / Mareen Fischinger
 Impfen ist wichtig: Es schützt Säuglinge und Kleinkinder vor schweren Erkrankungen und deren lebenslangen Folgen. Inzwischen werden für Kinder und Jugendliche 13 Impfungen empfohlen. Nicht alle erhalten sie – denn manche Eltern lassen sich durch falsche Behauptungen von Impfgegner*innen verunsichern. Doch die Impfungen sind nachgewiesen sicher und höchst effektiv – sowohl für das geimpfte Kind als auch für die Allgemeinheit. Eltern sollten deshalb diese Chance nutzen.
Impfen ist wichtig: Es schützt Säuglinge und Kleinkinder vor schweren Erkrankungen und deren lebenslangen Folgen. Inzwischen werden für Kinder und Jugendliche 13 Impfungen empfohlen. Nicht alle erhalten sie – denn manche Eltern lassen sich durch falsche Behauptungen von Impfgegner*innen verunsichern. Doch die Impfungen sind nachgewiesen sicher und höchst effektiv – sowohl für das geimpfte Kind als auch für die Allgemeinheit. Eltern sollten deshalb diese Chance nutzen. Schon über 150 Millionen Leben gerettet
Impfungen und Impfstoffe gehören zu den wichtigsten Errungenschaften der Medizin. Durch sie wurden allein in den letzten 50 Jahren 154 Millionen Leben gerettet und die globale Lebenserwartung deutlich gesteigert. Die erste Impfung war die Ende des 18. Jahrhunderts eingeführte Pockenimpfung. Im 19. Jahrhundert kamen Impfstoffe gegen Tetanus und Milzbrand dazu, und inzwischen schützen Impfstoffe gegen mehr als 30 schwere oder folgenreiche Infektionen.
Die Ergebnisse der Impfmedizin können sich sehen lassen. So gelten die Pocken inzwischen als ausgerottet, und die Kinderlähmung steht mit jährlich etwa 100 Fällen weltweit kurz davor. Diphtherie und Keuchhusten sind in industrialisierten Ländern fast verschwunden, und neueste Impfungen wie gegen HPV können sogar die Entwicklung von Krebs verhindern.
Impfungen dienen vor allem dem Schutz von Kindern. Ihr Immunsystem ist noch unreif, was sie anfälliger für ansteckende Krankheiten macht. Das bedeutet aber nicht nur, dass sie leichter infiziert werden. Kommt es zu einer Infektion, verläuft die Erkrankung bei ihnen oft besonders schwer. So können Masern, Keuchhusten und Rotavirus-Infektionen bei Säuglingen und Kleinkindern bleibende Schäden zurücklassen oder sogar tödlich sein. Diese Kinderkrankheiten sind also keinesfalls harmlos – auch wenn ihr Name das vielleicht nahelegt.
Mit rechtzeitigen Impfungen lassen sich viele gefährlichen Erkrankungen ganz verhindern oder zumindest schwere Verläufe abmildern. Denn Impfungen trainieren das Immunsystem, ohne die Krankheit auszulösen: Indem man harmlose Anteile eines Erregers verabreicht, lernen die Immunzellen, mit der Infektion umzugehen. Es werden dann nicht nur spezifische Antikörper zur Abwehr gegen den Erreger entwickelt. Das Immunsystem bildet auch sogenannte Gedächtniszellen, die sich die Abwehr merken. Kommt es nach der Impfung zum Kontakt mit dem echten Erreger, erkennen sie diesen schneller und können innerhalb kürzester Zeit die passenden Antikörper produzieren.
Impfungen nützen nicht nur dem geimpften Kind. Sie wirken auch indirekt schützend auf die gesamte Gemeinschaft – das nennt man Herdenschutz. Das liegt daran, dass geimpfte Kinder die Weitergabe von kursierenden Erregern vermindern. Sind über 95% gegen eine Erkrankung geimpft, bricht die Übertragungskette ab. Dadurch werden Ausbrüche eingedämmt und die Krankheitslast in Kitas und Schulen deutlich verringert.
Doch nicht nur andere Kinder profitieren von der Impfung. Durch die verringerte Weitergabe von Erregern schützt man auch Erwachsene vor einer Infektion. Besonders wichtig ist dies für diejenigen, die ein geschwächtes Immunsystem haben. So z. B. alte Menschen, chronisch Kranke oder solche, die immununterdrückende Medikamente einnehmen.
Hinweis: Allein die Masernimpfung ist hocheffektiv, wie die WHO berechnet hat. Bis 2024 hat sie rund 58 Millionen Leben gerettet – und zwar vor allem das von Kindern.
Nur Impfen schützt
Damit Impfungen schützen können, gibt es nur eins: Impfen. Denn die Erreger sind (bis auf die Pocken) nicht verschwunden. Überall dort, wo sich Menschen aufhalten, sind auch Viren und Bakterien zu finden. Darunter tummeln sich nicht nur harmlose Erkältungsviren, sondern potenziell auch all die Erreger, die Kindern gefährlich werden können.
Die Ständige Impfkommission (STIKO) ist ein unabhängiges Expert*innenteam, das die Wirkung und die Sicherheit von Impfungen wissenschaftlich prüft und Empfehlungen dazu herausgibt. Jedes Jahr wird ein Impfkalender veröffentlicht, indem diese Empfehlungen aktualisiert werden. Darin finden sich die Zeitpläne, wann Kinder, Jugendliche und Erwachsene gegen welche Erkrankung geimpft werden sollten.
Die meisten Eltern lassen ihre Kinder gemäß der STIKO-Empfehlungen impfen. Noch liegen die Impfquoten auf recht hohem Niveau. So sind über 90% der Säuglinge und Kleinkinder gegen Diphtherie, Polio und Tetanus geimpft. Allerdings werden inzwischen immer häufiger die nötigen Auffrischimpfungen unterlassen. Auch bei Impfungen, die erst für Jugendliche empfohlen werden, ist noch viel Luft nach oben. Die gegen Krebs schützende HPV-Impfung haben bei den 15-Jährigen 55% der Mädchen und 36% der Jungen erhalten.
Hinweis: Die gesetzlichen Krankenkassen übernehmen in Deutschland alle von der STIKO empfohlenen Impfungen für Kinder und Jugendliche als Kassenleistung. Voraussetzung ist, dass diese in die Schutzimpfungs-Richtlinie des Gemeinsamen Bundesausschusses (G-BA) aufgenommen wurden.
Warum Eltern sich sorgen
Manche Eltern sorgen sich jedoch, dass eine Impfung ihrem Kind schaden könnte. Sie fürchten schwere Nebenwirkungen wie z. B. akute Herzmuskelentzündungen oder Langzeitfolgen. Solche Ängste werden von einigen Randgruppen geschürt, vor allem geschieht dies in sozialen Medien. So wurde die Masernimpfung angeschuldigt, Autismus auszulösen, der HPV-Impfung sagten Impfgegner*innen nach, sie führe zur Unfruchtbarkeit. Beides ist wissenschaftlich widerlegt und wird trotzdem immer wieder verbreitet. Auch die Impfdebatte um Corona hat die Skepsis bei einigen Menschen verstärkt. Deshalb ist es wichtig, sich unabhängige, neutrale Informationen zu besorgen. Gute Adressen dafür sind die STIKO und natürlich die Haus- oder Kinderärzt*in.
Ein häufig gehörtes Argument gegen Impfungen ist, dass Impfungen das Immunsystem der Kinder überlasten. Doch das kindliche Immunsystem ist unglaublich leistungsstark, es verarbeitet täglich tausende Antigene aus der Umwelt und der Nahrung. Die Standard-Sechsfachimpfung für Säuglinge nutzt nur etwa 0,1% dieser Immunkapazität. Impfungen stören auch die sonstige Abwehr nicht: Dass frisch geimpfte Kinder gleichzeitig nicht mehr Infektionen bekommen, haben zahlreiche Studien nachgewiesen.
Auch die Nebenwirkungen werden von Impfgegner*innen ins Feld geführt. Leichte Impfreaktionen wie Rötungen an der Einstichstelle, Kopfschmerzen oder leichtes Fieber zeigen, dass der Körper auf die Impfung reagiert. Sie können bei allen von der STIKO empfohlenen Impfungen auftreten und sind in der Regel unbedenklich und nur von kurzer Dauer. Schwere Nebenwirkungen sind dagegen überaus selten. Forschende haben berechnet, dass es bei einer von 1 Million verabreichten Impfdosen zu einer Anaphylaxie (einer schweren Überempfindlichkeitsreaktion) kommt. Viel gefährlicher als Impfungen sind die entsprechenden Krankheiten: Masern führen in 30% der Fälle zu schweren Komplikationen wie Lungen- oder Gehirnentzündung. Und von 100-200 Polio-Infizierten behalten etwa ein bis zwei eine Lähmung der Beine zurück.
Hinweis: Impfstoffe werden nicht nur vor ihrer Zulassung umfassend hinsichtlich ihrer Wirksamkeit und ihrer Sicherheit von den entsprechenden Behörden geprüft. Auch nach Einführung der Impfung werden sie weiter kontrolliert und jahrzehntelang Daten gesammelt und analysiert, um etwaige Langzeitprobleme zu erkennen.
Die einzelnen Impfungen im Kindesalter – das sollte man wissen
Welche Impfungen die STIKO im Einzelnen empfiehlt, richtet sich nach dem Lebensalter. Zur von der STIKO empfohlenen Grundimmunisierung gehören Impfungen gegen folgende Infektionen:
Rotavirus-Infektion Tetanus Diphtherie Poliomyelitis Keuchhusten (Pertussis) Hämophilus-influenza-Infektion (Hib) Hepatitis B Pneumokokkeninfektion Meningokokkeninfektion
Im Alter von sechs Wochen geht es mit der Impfung gegen Rotaviren los, ab Woche acht kommen bis zu acht weitere Impfungen hinzu. In den meisten Fällen handelt es sich um Impfungen, die in drei Dosen verabreicht werden, z. B. im zweiten, im vierten und im elften (bis zwölften) Lebensmonat. Sie alle können an einem Tag gegeben werden. Als Sechsfach-Impfung in einer Spritze gibt es z. B. Diphtherie, Tetanus, Keuchhusten, Polio (Kinderlähmung), Hib und Hepatitis B. Die Impfstoffe gegen Meningokokken B und Pneumokokken werden einzeln geimpft. Je nach Impfstoff sind weitere Auffrischimpfungen im sechsten Lebensjahr und im Alter von 9 bis 16 Jahren nötig.
Rotaviren-Infektion. Rotaviren treten gehäuft zwischen Februar und April auf. Fast alle Säuglinge und Kleinkinder stecken sich damit an, insbesondere in den ersten zwei Lebensjahren. Pro Jahr erkranken etwa 40-60 000 Kinder daran. Die Erkrankung löst wässrigen Durchfall, Erbrechen und Bauchschmerzen aus. Vor allem Säuglinge können viel Flüssigkeit und Mineralien verlieren und austrocknen, es kann sogar zu Todesfällen kommen. Bei der Impfung handelt es sich um eine Schluckimpfung, die je nach Präparat aus 2 bis 3 Dosen besteht. Die erste Dosis soll mit sechs Wochen verabreicht werden. Als Nebenwirkung ist die Darminvagination bekannt, bei der sich ein Teil des Darms in einen anderen hineinschiebt. Das natürliche Invaginationsrisiko bei Säuglingen beträgt 60 bis 100 auf 100 000 Kinder pro Jahr. Nach der ersten Dosis der Rotaviren-Impfung steigt das Risiko minimal an, und zwar auf 1 bis 5 zusätzliche Fälle pro 100 000 geimpften Säuglingen. Der Nutzen der Impfung überwiegt damit das Risiko erheblich, weshalb die Impfung auch von der STIKO empfohlen wird. Diphtherie wird durch Bakterien übertragen und führt zu Halsschmerzen, Schluckbeschwerden, Fieber und Heiserkeit. Früher sind viele Kinder an der Diphtherie erstickt, weltweit sterben heute etwa 5 bis 10% der Erkrankten an Herz- und Nierenschäden. In Deutschland kommt die Diphtherie kaum noch vor. In anderen Ländern ist die Erkrankung noch verbreitet, bei unvollständigem Impfschutz kann sie deshalb auch in Deutschland wieder Fuß fassen. Geimpft wird im Rahmen der Grundimmunisierung, meist mit dem sogenannten Sechsfachimpfstoff. Tetanus. Tetanusbakterien finden sich in Gartenerde, Straßenstaub oder im Sandkasten, Kinder sind damit also ständig konfrontiert. Über kleinste Verletzungen können sie in den Körper eindringen und Wundstarrkrampf hervorrufen. Selbst wenn die Erkrankung behandelt wird, sterben etwa 10 bis 20 % der betroffenen an Atemnot oder Herzversagen. Aufgrund der Impfung (in der Regel im Sechsfachimpfstoff) ist Wundstarrkrampf in Deutschland sehr selten. Keuchhusten (Pertussis). Die Keuchhustenerkrankung wird durch Bakterien übertragen und kann vor allem bei Säuglingen gefährlich Atemstillstände auslösen. In seltenen Fällen schädigen Sauerstoffmangel und Krampfanfälle das Gehirn, es drohen u. a. Lähmungen, Seh- und Hörstörungen. Geimpft wird im Rahmen der Sechsfach-Impfung. Kinderlähmung (Poliomyelitis). Polioviren sind überaus ansteckend, sie verbreiten sich über Husten und Niesen und über den Stuhl (Schmierinfektion). Bei den allermeisten Infizierten verläuft die Erkrankung unbemerkt. 4 bis 8% entwickeln jedoch grippeähnliche Symptome, bei bis zu 1 % von ihnen kommt es zu Lähmungen, die lebenslang anhalten können. Polio ist in Deutschland selten, kann aber durch Reisende ins Land gebracht werden. Umso wichtiger ist ein guter Impfschutz. Geimpft wird im Rahmen der Grundimmunisierung, bei Säuglingen meist mit der Sechsfach-Impfung. Hämophilus influenzae Typ B (Hib). Hib-Bakterien werden durch Husten und Niesen übertragen und infizieren vor allem den Nasenrachenraum inklusive Mittelohr und Nebenhöhlen. Bei schweren Verläufen kann der Kehldeckel anschwellen und zu Atemnot führen, auch Hirnhautentzündungen sind möglich. Säuglinge und Kleinkinder können innerhalb kurzer Zeit lebensbedrohlich erkranken. Die STIKO empfiehlt die Hib-Impfung ab einem Alter von 2 Monaten, sie ist in entsprechenden Sechsfach-Impfstoffen enthalten. Hepatitis B. Infektionen mit dem Hepatitis-B-Virus gefährden die Leber. Die Viren werden über Blut und andere Körperflüssigkeiten übertragen, insbesondere beim Geschlechtsverkehr. Die STIKO rät zu einer frühen Impfung im Rahmen der Grundimmunisierung. Dadurch werden Jugendliche rechtzeitig vor Beginn ihrer sexuellen Aktivität vor der Erkrankung geschützt. Die Hepatitis-B-Impfung kann gemeinsam im Sechsfach-Impfstoff verabreicht werden.
Pneumokokken. Pneumokokken sind Bakterien, die durch Husten und Niesen übertragen werden und schwere Infektionen in Mittelohr, Lunge, und Nasennebenhöhlen verursachen. Auch Blutvergiftung (Sepsis) und Hirnhautentzündungen gehen auf ihr Konto. Die Infektion variiert stark. Es gibt Keimträger*innen, die völlig krankheitsfrei sind, bei anderen kommt es zu schweren Verläufen, von denen jede zehnte tödlich endet. Die Pneumokokkenimpfung wird zu den gleichen Zeitpunkten verabreicht wie die anderen Grundimmunisierungen, allerdings in einer separaten Spritze.
Meningokokken B. Von diesen Bakterien, die zu Hirnhautentzündung und Blutvergiftung führen können, gibt es verschiedene Typen. Sie alle werden durch Tröpfchen übertragen. Eine von zwölf Erkrankungen mit Meningokokken Typ B verläuft tödlich. Bei den Überlebenden sind Langzeitfolgen wie Hörverlust oder Nierenschäden möglich. Die STIKO empfiehlt die Meningokokken-B-Impfung im Rahmen der Grundimmunisierung. Ebenso wie die Pneumokokkenimpfung erfolgt sie in einer separaten Spritze.
Masern, Mumps, Röteln und Windpocken
Auch Masern, Mumps und Röteln sind alles andere als harmlos, weshalb Kinder dagegen geimpft werden sollten. Im Gegensatz zu Impfstoffen der Grundimmunisierung handelt es sich um Lebendimpfstoffe. Sie enthalten abgeschwächte Erreger, die sich nur leicht vermehren und keine volle Krankheit auslösen. Milde Beschwerden wie leichter Ausschlag, erhöhte Temperatur, Gelenkbeschwerden oder leichte Durchfälle treten bei 2 bis 10 % der Geimpften auf und klingen nach wenigen Tagen wieder ab. Lebendimpfstoffe sollen erst ab dem 11. Monat geimpft werden, da das kindliche Immunsystem erst ab diesem Zeitpunkt reif dafür ist. Meist werden Masern, Mumps und Röteln zusammen in einem Kombiimpfstoff (MMR-Impfung) geimpft. Die richtigen Zeitpunkte dafür sind das Alter von 11 sowie von 15 Monaten.
Masern. Masernviren sind extrem ansteckend, sie rufen grippeähnliche Symptome und Hautausschlag hervor. Eine von 1000 Erkrankten entwickelt eine Gehirnentzündung, die in bis zu 20% tödlich verläuft. Bei einem Drittel der Betroffenen mit Gehirnentzündung bleiben Schäden zurück. Bei 30 bis 60 von 100 000 erkrankten Kindern unter 5 Jahren kommt es zu einer schwerwiegenden Spätfolge, der subakuten sklerosierenden Panenzephalitis. Dabei handelt es sich um einen schleichenden Zerfall des Gehirns bis zum Tod. Um diese schweren Folgen zu verhindern, wird gegen Masern geimpft. Gemäß Masernschutzgesetz müssen alle Kinder beim Eintritt in die Schule oder den Kindergarten eine Impfung oder eine Masernimmunität nachweisen. Da ein Lebendimpfstoff verwendet wird, kann es zu milden Symptomen kommen (siehe oben). Die Wahrscheinlichkeit für eine Gehirnentzündung ist entgegen der Propaganda von Impfgegner*innen verschwindend gering, sie beträgt weniger als 1 Fall pro 1 Million Geimpften (im Vergleich 1:1000 bei Masernerkrankung). Mumps. Mumpsviren werden durch Tröpfchen oder Speichel übertragen und lösen bei zwei Drittel der Infizierten Fieber, Kopf- und Ohrenschmerzen aus. Oft schwellen beide Ohrspeicheldrüsen an. In einem von 100 Erkrankungsfällen kann es zu einer Gehirnentzündung kommen, ältere an Mumps erkrankte Jungen entwickeln öfter eine Hoden- oder Nebenhodenentzündung. Auch Entzündungen der Hörnerven können auftreten und zu bleibenden Hörschäden führen. Gegen Mumps wird wie gegen Masern zweimal geimpft, meist mit dem MMR-Kombiimpfstoff. Röteln. Rötelnviren werden ebenfalls durch Tröpfchen übertragen und lösen eine erkältungsähnliche Erkrankung mit Hautausschlag und Fieber aus. Komplikationen sind selten, sie treffen die Atemwege, das Mittelohr, die Hirnhäute und das Herz. Besonders gefährlich sind Röteln, wenn sich eine ungeschützte Schwangere ansteckt. Dann droht dem Kind die Röteln-Embryopathie mit schweren Fehlbildungen an Ohr, Auge, Herz und Gehirn. Zum eigenen Schutz, aber auch um die Verbreitung zu verringern, sollten Kinder im Alter von 11 und 15 Monaten gegen Röteln geimpft werden.
Hinweis. Eine weitere Impfung ab 11 bis 12 Monate ist die gegen Windpocken (zwei Impfungen). Die bisher empfohlene Impfung gegen Meningokokken C entfällt, stattdessen soll im Jugendalter ein zweites Mal gegen Meningokokken geimpft werden.
Impfungen für Kinder ab 9 Jahren
Seit 2007 empfiehlt die STIKO die Impfung gegen humane Papillomaviren (HPV) für Mädchen, seit 2018 auch für Jungen. HPV werden beim Geschlechtsverkehr übertragen und können Krebs verursachen, vor allem am Gebärmutterhals, aber auch am After, am Penis und im Rachen. Besonders gefährlich sind HPV 16 und 18. Gegen eine Ansteckung mit diesen beiden (je nach Präparat auch weiteren) Typen schützt die HPV-Impfung. Geimpft wird im Zeitraum zwischen 9 und 14 Jahren. Für den besten Schutz ist es wichtig, dass die Impfung vor dem ersten Sexualkontakt erfolgt. Seit ihrer Einführung hat sich gezeigt, dass die Impfung sicher und effektiv ist. In Schweden ist das Auftreten von Gebärmutterhalskrebs bei geimpften Frauen um 90% gesunken.
Seit 2025 sollen laut STIKO 12- bis 14-Jährige eine weitere Impfung erhalten: die Meningokokkenimpfung gegen die Typen A, C, W und Y, die sogenannte MenACWY-Impfung. Die STIKO verfolgt dadurch zwei Strategien. Jugendliche sind die Altersgruppe, deren Rachenbereich am stärksten mit Meningokokken besiedelt ist (wobei die meisten Träger keine Symptome zeigen). Durch Partys, Schule und Gruppenaktivitäten werden die Bakterien leicht verbreitet. Die Impfung schützt nicht nur die Jugendlichen selbst vor einer schweren Erkrankung. Sie reduziert auch die Anzahl an Übertragenden und senkt dadurch die Infektionsrate insgesamt.
Hinweis: Im Jugendalter ist es wichtig, auch an die Auffrischimpfung der Grundimmunisierung zu denken. Dazu gehören die Impfungen gegen Diphtherie, Tetanus, Keuchhusten und Poliomyelitis (DTP-M-Impfung). Ein guter Termin dafür ist die U11 oder die J1. Die DTP-M-Auffrischung kann beim gleichen Termin wie die MMR-Impfung verabreicht werden, sie stören sich gegenseitig nicht.
Wie sieht es mit Grippe und Corona aus?
Eine Impfung gegen Corona oder die Influenza (Grippe) wird von der STIKO für Kinder derzeit (2025) nicht standardmäßig empfohlen. Möglich sind beide Impfungen ab dem Alter von sechs Monaten. Ratsam ist die Grippeimpfung bei chronisch kranken Kindern, die ein erhöhtes Risiko für einen schweren Verlauf haben. Das sind z. B. Kinder mit
chronischen Atemwegserkrankungen wie Asthma Herz-Kreislauf-, Leber- oder Nierenerkrankungen Diabetes neurologischen Erkrankungen wie Multiple Sklerose oder angeborenen bzw. erworbenen Immuninfekten oder einer HIV-Infektion.
Kinder mit Herz-Kreislauf-Erkrankungen, Erkrankungen der Atemwege und Abwehrschwäche sollten zudem gegen Coronaviren geimpft werden. Gleiches gilt für Kinder und Jugendliche, die in Pflegeeinrichtungen betreut werden – denn dort haben sie ein erhöhtes Risiko, sich mit dem Virus zu infizieren. Die Basisimmunität gegen Coronaviren ist bei drei Kontakten mit dem Virus oder seinen Bestandteilen (Impfung) erreicht.
Quellen: STIKO, DKFZ, Bundesinstitut für öffentliche Gesundheit
Teenager gegen Meningokokken impfen: Weil sie besonders gefährdet sind
Quelle: apotheken.de | 26.11.2025 | mauritius images / Tetra Images / REB Images
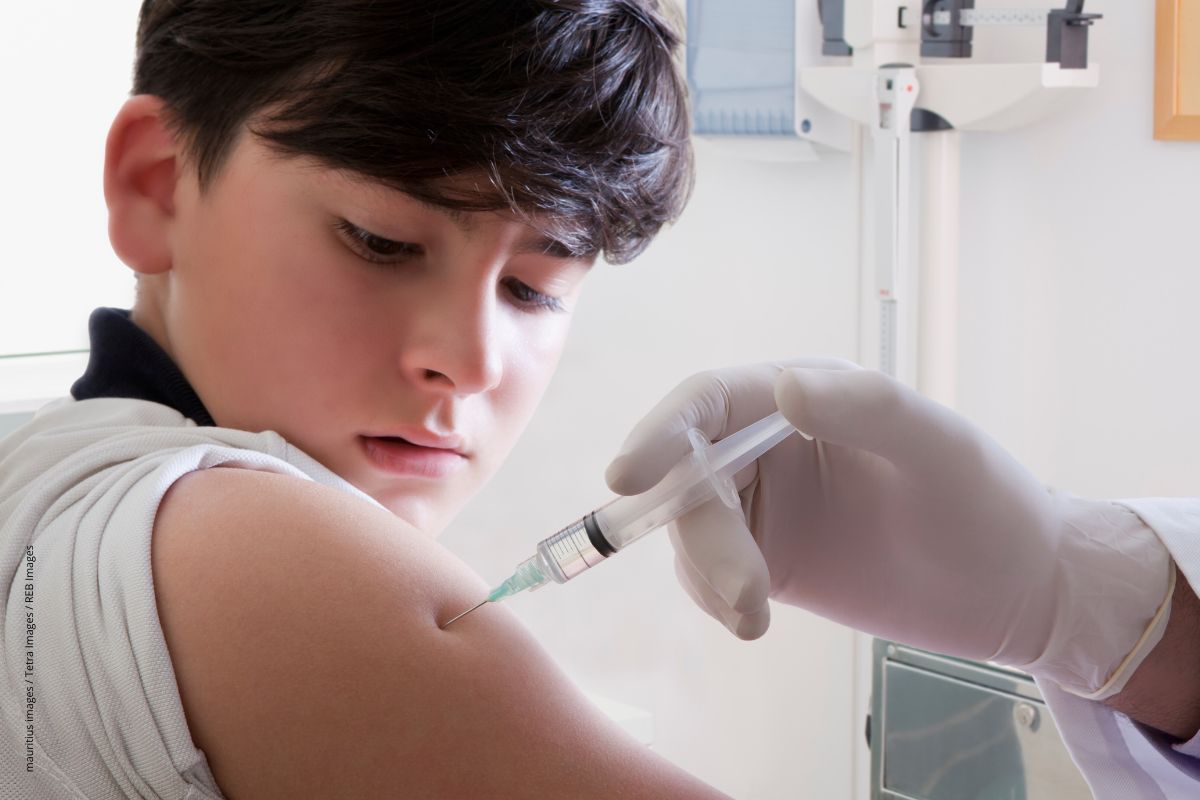 Neben Säuglingen sind vor allem Jugendliche gefährdet, sich mit Meningokokken zu infizieren. Deshalb hat die STIKO jetzt ihre Impfempfehlungen aktualisiert: Alle 12- bis 14-Jährigen sollen die Meningokokkenimpfung erhalten, unabhängig davon, ob sie schon vorher dagegen geimpft worden sind.
Neben Säuglingen sind vor allem Jugendliche gefährdet, sich mit Meningokokken zu infizieren. Deshalb hat die STIKO jetzt ihre Impfempfehlungen aktualisiert: Alle 12- bis 14-Jährigen sollen die Meningokokkenimpfung erhalten, unabhängig davon, ob sie schon vorher dagegen geimpft worden sind. Verschiedene Serotypen unterwegs
Meningokokken sind Bakterien, die beim Menschen schwere Infektionen, insbesondere Hirnhautentzündungen (Meningitis) und Blutvergiftung, auslösen können. Die Bakterien werden in Gruppen eingeteilt . B-Meningokokken sind vor allem bei Säuglingen und Kleinkindern verbreitet, C-Meningokokken waren früher häufig, sind aber durch die seit 2006 empfohlenen Impfungen zurückgegangen. Dafür befinden sich inzwischen offenbar Y-Meningokokken auf dem Vormarsch.
Meningokokken sitzen in der Nase
Doch wie infiziert man sich überhaupt mit diesen Bakterien? Etwa 10 % der Menschen haben Meningokokken in ihrem Nasen-Rachenraum, ohne selbst daran zu erkranken. Durch Husten, Niesen oder Küssen können diese „Gesundträger“ die Bakterien auf andere übertragen, die dann womöglich krank werden.
Die Besiedelung des Nasen-Rachen-Raums erreicht bei Jugendlichen ihr Maximum. Durch ihr Sozialverhalten geben sie die Bakterien leicht weiter, wodurch es in dieser Altersgruppe vermehrt zu Infektionen kommt. Um die Teenager zu schützen und die Verbreitung von Infektionen zu verringern, rät die STIKO jetzt, alle 12- bis 14-Jährigen gegen Meningokokken zu impfen – und zwar unabhängig von ihrem Impfstatus.
Gegen die Typen A, C, W und Y impfen
Laut STIKO soll dafür ein quadrivalenter Impfstoff gegen Meningokokken vom Typ A, C, W und Y verwendet werden. Die bundesweite Kostenübernahme durch die gesetzlichen Krankenkassen wird derzeit geklärt, einige Kassen übernehmen die Kosten der MenACWY-Impfung für Jugendliche bereits.
Besonders praktisch: Die Impfung kann zeitgleich mit den anderen für die Altersgruppe empfohlenen Impfungen erfolgen. Das sind die HPV-Impfung und die Vierfachimpfung gegen Tetanus, Diphtherie, Keuchhusten und Kinderlähmung. Ein guter Zeitpunkt für die Impfungen ist die Jugendgesundheitsuntersuchung J1, die im Alter von 12 bis 14 Jahren vorgesehen ist und von den Kassen bezahlt wird.
Quelle: Ärztezeitung
Wächst sich die Erdnussallergie aus?: Kind mit Nahrungsmittelallergie
Quelle: apotheken.de | 11.11.2025 | In Green/shutterstock.com
 Hühnereiweiß- oder Erdnussallergien sind bei kleinen Kindern häufig. Zum Glück bilden sich diese Unverträglichkeiten im Verlauf der Jahre oft wieder zurück. Doch wie groß sind die Chancen, dass die Allergien wieder verschwinden und welche Hinweise sprechen für eine gute Prognose?
Hühnereiweiß- oder Erdnussallergien sind bei kleinen Kindern häufig. Zum Glück bilden sich diese Unverträglichkeiten im Verlauf der Jahre oft wieder zurück. Doch wie groß sind die Chancen, dass die Allergien wieder verschwinden und welche Hinweise sprechen für eine gute Prognose? Verlauf der Allergien sehr variabel
Immer mehr Kinder entwickeln im ersten Lebensjahr eine Allergie gegen Hühnereiweiß oder Erdnüsse. Sie zeigen sich z.B. durch Koliken oder Erbrechen nach dem Essen oder Hautekzeme. Der Verlauf dieser Unverträglichkeit variiert jedoch stark. Manche Betroffenen müssen sich ihr ganzes Leben vor den Allergenen hüten, bei anderen geht der Spuk innerhalb der nächsten Lebensjahre vorüber.
Um mehr Klarheit zu Häufigkeiten und Prognose von Hühnereiweiß- und Erdnussallergien zu bekommen, haben australische Forscher*innen eine Studie eingeleitet. Sie sammelten die Daten von über 5000 Säuglingen und beobachteten deren Allergieentwicklung bis zum sechsten Lebensjahr. 9,5% der teilnehmenden Kinder litten im ersten Lebensjahr unter einer Allergie gegen Hühnereiweiß, 3,1% unter einer Allergie gegen Erdnüsse. Nachgewiesen wurden die Unverträglichkeiten mit Provokations- und Hauttests.
Fast alle Hühnereiweißallergien verschwunden
Im sechsten Lebensjahr waren 89% der Eiallergien und 29% der Erdnussallergien wieder verschwunden. Die Forscher*innen konnten auch ein prognostisch ungünstiges Zeichen ausmachen: Kinder mit schwerem allergischem Hautekzem hatten ein höheres Risiko, dass ihre Ei- oder Erdnussallergie bestehen blieb. Gleiches galt für diejenigen, die zusätzlich gegen andere Nahrungsmittel allergisch waren.
Bei schweren Hauterscheinungen Immuntherapie erwägen
Eltern von Babys mit Hühnereiweißallergie kann man also beruhigen: Fast alle diese Unverträglichkeiten verschwinden bis zum Schulalter. Bei Erdnussallergie wird immerhin ein Drittel der Kinder tolerant. Bei Kindern mit den genannten Allergien und schweren Hautekzemen muss man jedoch davon ausgehen, dass sich die Unverträglichkeit eher nicht „auswächst“. In diesen Fällen sollte man frühzeitig eine Immuntherapie in Erwägung ziehen.
Quelle: Springer Medizin / Journal of Allergy and Clinical Immunology
Verfrühte Pubertät häufig: Dank Corona-Pandemie
Quelle: apotheken.de | 03.11.2025 | mauritius images / Pixtal
 Schon seit vielen Jahrzehnten beginnt die Pubertät immer früher. Corona hat das noch weiter verschärft: Der Anteil der Kinder, bei denen sich Brust oder Hoden schon vor dem achten Lebensjahr entwickeln, ist während der Pandemie angestiegen.
Schon seit vielen Jahrzehnten beginnt die Pubertät immer früher. Corona hat das noch weiter verschärft: Der Anteil der Kinder, bei denen sich Brust oder Hoden schon vor dem achten Lebensjahr entwickeln, ist während der Pandemie angestiegen. Gehirn bringt Brust und Hoden zum Wachsen
In der Pubertät wird der kindliche Körper geschlechtsreif. Angestoßen wird dieser Prozess durch die Freisetzung von Hormonen im Gehirn, die wiederum Hoden und Eierstöcke stimulieren. In der Folge entwickelt sich bei Mädchen die Brust, etwas später kommt es zur ersten Regelblutung (Menarche). Bei den Jungs wachsen Hoden und Penis, weitere Anzeichen sind der Stimmbruch und der erste Samenerguss.
Heutzutage kommen Kinder früher in die Pubertät als noch vor 100 Jahren. Daten aus Skandinavien zeigen, dass dort um 1900 die Menarche durchschnittlich im Alter von 16 Jahren auftrat. Um 1950 erlebten Mädchen in Deutschland mit gut 13 Jahre ihre erste Regelblutung. Heute liegt der Zeitpunkt zwischen 11 und 13 Jahren. Berechnungen haben ergeben, dass seit den 1970er-Jahren der Pubertätsbeginn jedes Jahrzehnt um etwa drei Monate sinkt.
Ein Grund dafür könnte sein, dass die Kinder immer dicker werden. Denn im Fettgewebe wird ein Botenstoff gebildet, der die Pubertät vorantreibt. Möglich ist aber auch, dass die Kinder über die Umwelt Hormonen ausgesetzt sind und deshalb früher geschlechtsreif werden – handfeste, datengestützte Beweise gibt es dafür aber noch nicht.
Verfrühte Geschlechtsreife häufiger
Neben der statistisch „normalen“ Pubertät gibt es auch die verfrühte Geschlechtsreife: Mediziner*innen sprechen davon, wenn sich die äußeren Geschlechtsmerkmale bei Mädchen vor dem vollendeten 8. Lebensjahr und bei Jungen vor dem vollendeten 9. Lebensjahr zeigen. Diese verfrühte Pubertät tritt seit der Corona-Pandemie weltweit häufiger auf. In Deutschland wurden bis zu 30 Prozent mehr Fälle erfasst als vorher, berichtet Kinderärztin Bettina Gohlke von der Uniklinik Bonn.
Über die Ursachen wird spekuliert: Zum Beispiel haben die Eltern aufgrund von Schulschließungen und Homeoffice mehr Zeit mit ihren Kindern verbracht, weshalb ihnen die Entwicklung ihrer Kinder womöglich früher aufgefallen ist. Auch die höhere psychosoziale Belastung könnte dazu geführt haben, dass die Kinder früher reifen. Schlussendlich wurde in der Pandemie mehr gegessen und sich weniger bewegt – also könnte auch eine Gewichtszunahme eine Rolle spielen.
Insgesamt vermutet Gohlke, dass für die Häufung von verfrühter Pubertät durch Corona mehrere Faktoren zusammen verantwortlich sind. Ob sich der Effekt nach dem Abklingen der Pandemie wieder verflüchtige, sei bisher unklar.
Quellen: pta heute, Ärzteblatt
Zurückhalten gefährdet Blasengesundheit: Verdreckte Schultoiletten
Quelle: apotheken.de | 08.10.2025 | mauritius images / Godong / Alamy / Alamy Stock Photos
 Jüngere Kinder leiden häufig unter Blasen- oder Harnröhrenerkrankungen. Womöglich liegt das mit daran, dass die Toiletten in vielen Schulen so schäbig sind.
Jüngere Kinder leiden häufig unter Blasen- oder Harnröhrenerkrankungen. Womöglich liegt das mit daran, dass die Toiletten in vielen Schulen so schäbig sind. Verdreckt und ohne Toilettenpapier
Nicht nur deutsche Klassenzimmer, auch die Schultoiletten sind in vielen Fällen in einem beklagenswerten Zustand. Oft sind sie dreckig, lassen sich nicht abschließen und das Klopapier fehlt. Kein Wunder, dass Schulkinder deshalb eher einen Bogen um sie machen, wie eine Berliner Untersuchung gezeigt hat: Ein Viertel der befragten Jungen und Mädchen gab dabei an, weniger zu essen und zu trinken, um die Toilette nicht aufsuchen zu müssen. 40% beklagten fehlendes Toilettenpapier und einen unerträglichen Gestank. Fast die Hälfte von ihnen versuchte, die Schultoiletten für das kleine Geschäft zu meiden, fürs große waren es sogar 85%.
Blasenerkrankungen und Austrocknung
Urin einhalten oder zu wenig zu trinken begünstigt jedoch Erkrankungen der Harnwege, wie z. B. Blaseninfekte, Einnässen durch Blasenüberfüllung und sogar Nierenkomplikationen. Wird nicht genug getrunken, trocknet der Organismus aus – was die Konzentrations- und Leistungsfähigkeit der Kinder schmälert.
Dass Schultoiletten tatsächlich die Blasengesundheit beeinflussen, unterstreicht jetzt eine französische Studie. Darin beantworteten 405 Vor- und Grundschulkinder und ihre Eltern Fragen zu den Schultoiletten und zu Harnwegsproblemen. Dazu gehörten z. B. starker Harndrang nach dem Schulbesuch, Einnässen tagsüber oder nachts oder Blasenentzündungen.
Toiletten häufig zu hoch oder zu groß
Auch in den französischen Schulen gab fast die Hälfte der Kinder an, die Schultoiletten nicht zu nutzen. Gründe waren ebenfalls vor allem mangelnde Sauberkeit, fehlende Türschlösser, nicht kindgerechte Toilettengrößen und eine schlechte Beheizung.
Diese Barrieren hatten Folgen, so die französischen Forschenden. Jedes zehnte Kind dieser Untersuchung wies eine Harnwegserkrankung auf. Besonders stark war der Zusammenhang, wenn sich die Toiletten nicht abschließen ließen. Betroffen waren vor allem Kinder, die erst spät „sauber“ geworden waren, Stuhlentleerungsstörungen aufwiesen oder deren Eltern ein niedrigeres Bildungsniveau hatten.
Quelle: Springer Medizin
