10 Tipps fürs Wandern im Alter: Richtig planen!
Quelle: apotheken.de | 14.04.2026 | mauritius images / Westend61 / Elisatim
 Wandern ist ein wahrer Jungbrunnen: Es tut Herz und Gehirn gut, bessert Haltung und Trittsicherheit und baut Stress ab. Das gilt auch für ältere und alte Menschen. Damit sie von den Vorteilen des Wanderns profitieren, sollten einige Regeln beachtet werden.
Wandern ist ein wahrer Jungbrunnen: Es tut Herz und Gehirn gut, bessert Haltung und Trittsicherheit und baut Stress ab. Das gilt auch für ältere und alte Menschen. Damit sie von den Vorteilen des Wanderns profitieren, sollten einige Regeln beachtet werden. 150 bis 300 Minuten Bewegung pro Woche
Geht es nach der Weltgesundheitsorganisation, sollten sich auch Über-65-Jährige mehr in Schwung bringen. 150 bis 300 Minuten ausdauernde Bewegung werden pro Woche gefordert. Wandern ist dafür besonders geeignet. Ältere oder Menschen mit chronischen Erkrankungen müssen jedoch auf ein paar Besonderheiten achten. Worauf, haben der Deutsche Wanderverband und die Bundeszentrale für gesundheitliche Aufklärung zusammengetragen.
Gesundheitscheck bei der Ärzt*in. Wer neu mit dem Wandern anfängt oder eine größere Belastung plant, sollte sich ärztlich beraten lassen. Die Hausärzt*in kennt die Gesundheitsprobleme und weiß, ob vorher spezielle Untersuchungen wie z. B. ein Belastungs-EKG nötig sind. Stützstrümpfe tragen. Häufig hilft beim Wandern das Tragen von Kompressionsstrümpfen. Sie unterstützen die Muskelpumpe der Unterschenkel und halten damit die Venen auf Trab. Wer unsicher ist, fragt dazu ebenfalls die Ärzt*in. Zunächst kurze Touren planen. Mit kürzeren Strecken und geringen Höhenunterschieden kann man sich langsam fit für größere Touren machen. Regelmäßige Pausen und ein gemäßigtes Lauftempo sind ebenfalls angesagt. Beim Wandern sollte man sich immer ohne Anstrengung unterhalten könne n. An die Höhe gewöhnen. Wer in den Bergen wandern möchte, sollte sich zunächst ein bis zwei Tage vor Ort auf kurzen Strecken an die dünnere Luft anpassen. Auf die Schritte achten. Wenn es steil bergab oder bergauf geht, sollte man die Schrittlänge verkürzen und genau schauen, wohin man tritt. Gelenkprobleme machen sich meist ganz besonders beim Abstieg bemerkbar. Kräfte einteilen. Wanderungen nur so planen, dass auch am Ende noch ausreichend Kräfte vorhanden sind. Sonst werden die Tritte unsicherer und die Verletzungsgefahr steigt.Gute Ausrüstung wählen. Bei Schuhen, Rucksack und Stöcken sollte nicht gespart werden. Nur wenn sie gut passen und stabil sind können sie die Gelenke entlasten.Andere informieren. Wer allein wandern möchte, sollte entweder die Angehörigen oder die Unterkunft über die genaue Route sowie die Start- und geplante Ankunftszeit informieren. Ausreichend trinken. Wer beim Wandern schwitzt, braucht entsprechend viel Flüssigkeit. Geeignet sind natriumhaltiges Wasser, verdünnte Fruchtsäfte und ungesüßter Tee. Hitze und Sonne meiden. Bei großer Hitze lieber die kühleren Tageszeiten zum Wandern nutzen – z.B. den frühen Morgen oder den Abend. In der Sonne immer mit Kopfbedeckung laufen und ausreichend Sonnenschutz auftragen.
Quelle: Bundesinstitut für Öffentliche Gesundheit
Zoster-Impfung schützt das Gehirn: Jede fünfte Demenz vermeidbar?
Quelle: apotheken.de | 27.01.2026 | mauritius images / Westend61 / Oneinchpunch
 Die Zosterimpfung schützt offenbar nicht nur vor der schmerzhaften Gürtelrose. Neue Studien zeigen, dass sie auch vor Demenz bewahren kann.
Die Zosterimpfung schützt offenbar nicht nur vor der schmerzhaften Gürtelrose. Neue Studien zeigen, dass sie auch vor Demenz bewahren kann. Zosterimpfung für alle ab 60 Jahren empfohlen
Die Impfung gegen Herpes zoster wird in Deutschland allen Personen über 60 Jahren und Über-50-Jährigen mit Immunschwäche oder bestimmten chronischen Erkrankungen empfohlen. Der Totimpfstoff, der zweimal verimpft wird, verringert nicht nur das Risiko, dass eine Gürtelrose auftritt. Kommt es trotz Impfung zu dazu, entwickeln sich seltener schwere Komplikationen wie z. B. die postherpetische Neuralgie.
20 % weniger Demenzkranke
Doch offenbar kann die Zosterimpfung noch mehr. Zwei neuen Studien zufolge schützt sie auch vor Demenz. In der ersten Studie verglich man Menschen über 50 Jahren, die entweder eine Pneumokokken- oder eine Zosterimpfung erhalten hatten. Beeinflussende Faktoren wie Alter, Geschlecht und Begleiterkrankungen wurden in der Analyse berücksichtigt. Das Ergebnis: In der Zoster-Gruppe litten drei Jahre später deutlich weniger Personen an Demenz als in der Pneumokokken-Gruppe. Bei der Lebendimpfung (die heute in Deutschland nicht mehr empfohlen wird) waren es 14 % weniger, beim Totimpfstoff etwa 24 %.
Ein ähnliches Ergebnis brachte eine britische Studie an 80-Jährigen zutage. Darin war die Demenzrate unter den Zoster-Geimpften um etwa 20% niedriger als bei den Senior*innen, die keine Zosterimpfung erhalten hatten.
Verklumpung von Eiweißen verringert
Eine Zosterimpfung kann offenbar jede fünfte Demenzerkrankung verhindern. Dabei scheint der Totimpfstoff effektiver zu sein als der Lebendimpfstoff. Vermutlich schützt die Impfung, indem sie die schädliche Wirkung des Varicella-Zoster-Virus im Gehirn abmildert, hieß es auf der Internationalen Konferenz der Alzheimer-Association in Philadelphia. Das Virus soll z.B. die Verklumpung bestimmter Eiweiße im Gehirn vorantreiben. Außerdem scheint es kleine Vesikel zu produzieren, die sowohl die Gefäße schädigen als auch das Immunsystem dämpfen.
Quelle: SpringerMedizin
Mit Yoga gegen Blasenschwäche: Für Männer und Frauen geeignet
Quelle: apotheken.de | 18.11.2025 | 220 Selfmade studio/shutterstock.com
 Eine Harninkontinenz schränkt die Lebensqualität der Betroffenen oft stark ein. Wer selbst etwas dagegen tun will, kann es mit Yoga versuchen.
Eine Harninkontinenz schränkt die Lebensqualität der Betroffenen oft stark ein. Wer selbst etwas dagegen tun will, kann es mit Yoga versuchen. Therapie oft mit Nebenwirkungen behaftet
Blasenschwäche ist weit verbreitet: 15 von 100 Frauen und 10 von 100 Männern sollen in Deutschland davon betroffen sein. Das Risiko, dass die Blase nicht mehr dichthält, steigt mit dem Alter an: Unter den über 65-Jährigen leiden fast 25% daran.
Therapieoptionen gibt es eine Menge: Diese reichen vom einfachen Toilettentraining über die Einnahme von Medikamenten bis hin zu Operationen. Dabei sind Erfolge nicht garantiert – und Nebenwirkungen häufig, etwa bei den Anticholinergika. Diese werden vor allem gegen Dranginkontinenz verschrieben, verursachen aber oft Mundtrockenheit und Verstopfung.
Mit Klang und Yoga an die Blase
Wer die Sache nebenwirkungsfrei selbst in die Hand nehmen möchte, hat die Möglichkeit, seine Blase mithilfe eines app-basierten Interventionsprogramms zu unterstützen. Das sogenannte Yoga of Immortals vereint Übungen für die Beckenbodenmuskulatur, Atemtraining, Klangtherapie und Meditation mit verschiedenen Yoga-Positionen. Und hilft tatsächlich, wie eine US-amerikanische Arbeitsgruppe in einer Studie herausgefunden hat.
258 Männer und Frauen mit Harninkontinenz nahmen an dem App-Programm teil. Der Erfolg wurde nach vier und acht Wochen mit speziellen Inkontinenz-Fragebögen gemessen. Es zeigte sich, dass nicht nur die Häufigkeit des Wasserlassens nachgelassen hatte. Die Teilnehmer*innen berichteten auch, dass seltener und insgesamt weniger Urin unkontrolliert abging. Dadurch wurde der Alltag der Betroffenen enorm erleichtert. Ihre Lebensqualität nahm zu, die Mehrheit von ihnen gab an, sich durch die Yoga-App sehr viel oder viel besser zu fühlen.
Am deutlichsten waren die positiven Auswirkungen bei Menschen mit Stressinkontinenz oder gemischter Inkontinenz, berichten die Forscher*innen. Und von diesen profitierten wiederum diejenigen mit den stärksten Inkontinenzbeschwerden am meisten von der Intervention.
Quelle: Ärztezeitung
Blutdruck senken nützt auch Älteren: Gegen Infarkt und Schlaganfall
Quelle: apotheken.de | 13.11.2025 | mauritius images / Westend61 / Zeljko Dangubic
 Manche älteren Menschen glauben, hoher Blutdruck sei im Alter normal und müsse nicht behandelt werden. Doch weit gefehlt: Auch Hochdruckkranke über 60 Jahren profitieren von der Drucksenkung.
Manche älteren Menschen glauben, hoher Blutdruck sei im Alter normal und müsse nicht behandelt werden. Doch weit gefehlt: Auch Hochdruckkranke über 60 Jahren profitieren von der Drucksenkung. Fehlinformationen und Angst vor Nebenwirkungen
Es gibt viele Gründe, warum Ältere mit Bluthochdruck (Hypertonie) keine blutdrucksenkenden Medikamente einnehmen: Manche machen sich Sorgen um Nebenwirkungen oder denken, dass eine Therapie überflüssig ist, andere wissen nicht, welche Risiken der hohe Blutdruck mit sich bringt.
Seltener Herzinfarkte oder Schlaganfall
Dabei hat die Blutdrucksenkung auch bei Hochdruckkranken über 60 Jahren deutliche positive Effekte. Das wurde immer wieder in Studien nachgewiesen und jetzt erneut in einer großen kanadischen Metaanalyse bestätigt: Die Behandlung eines Bluthochdrucks senkte bei Über-60Jährigen sowohl das allgemeine Sterberisiko als auch das Risiko für Herzinfarkt, koronare Herzkrankheit und Schlaganfall.
Dabei war es unerheblich, ob die Betroffenen nur einen zu hohen systolischen (oberen) Wert hatten oder ob beide, der systolische und der diastolische Blutdruckwert erhöht waren.
In der Gruppe der Über-80-Jährigen sah die Sache ähnlich aus. Auch bei ihnen reduzierte eine Bluthochdrucktherapie das Risiko für Herz-Kreislauf-Erkrankungen. Auf das allgemeine Sterberisiko hatten blutdrucksenkende Medikamente dagegen keinen Einfluss.
Niedrig dosieren, oft kontrollieren
Insgesamt unterstreichen die Daten, dass hochdruckkranke Männer und Frauen auch im Alter über 60 Jahren von einer blutdrucksenkenden Therapie profitieren. Nebenwirkungen wie z. B. Schwindel, Müdigkeit oder einen Blutdruckabfall beim Aufstehen sollte man dabei im Blick behalten. Dazu ist es sinnvoll, zunächst mit einer niedrigen Dosierung einzusteigen. Außerdem sollte die Therapie vor allem zu Beginn engmaschig von der Ärzt*in kontrolliert werden.
Quelle: Cochrane library
Hörvermögen oft falsch eingeschätzt: Vor allem Ältere und Frauen betroffen
Quelle: apotheken.de | 27.10.2025 | Panthermedia/imago-images.de
 Bei anderen eine Schwerhörigkeit zu erkennen, fällt vielen Menschen leicht. Schwieriger ist es offenbar, das eigene Hörvermögen richtig einzuschätzen. Und das gilt einer aktuellen Studie zufolge vor allem für Frauen und ältere Menschen.
Bei anderen eine Schwerhörigkeit zu erkennen, fällt vielen Menschen leicht. Schwieriger ist es offenbar, das eigene Hörvermögen richtig einzuschätzen. Und das gilt einer aktuellen Studie zufolge vor allem für Frauen und ältere Menschen. Eine Frage des Alterns
Schwerhörigkeit wird mit zunehmendem Alter immer häufiger. In Deutschland ist jeder siebte Erwachsene davon betroffen, bei Über-65-Jährigen soll die Rate sogar 50 % betragen. Dabei verschlechtert sich das Gehör stufenweise, beginnend mit Problemen bei lauter Hintergrundkulisse. Mit einer frühzeitig angepassten Hörhilfe lässt sich das breite Spektrum des Hörens meist erhalten. Doch für eine frühe Diagnose ist es hilfreich, wenn der oder die Betroffene das eigene Hörvermögen richtig einschätzt.
Fast jeder 3. Hörschaden unbemerkt
Daran hapert es jedoch bei vielen Menschen, wie eine aktuelle britische Studie an knapp 10 000 Erwachsenen zwischen 50 und 89 Jahren herausfand. In dieser Untersuchung schätzten die Teilnehmer*innen ihr Hörvermögen zunächst selbst auf einer 5-Punkte-Skala ein. Danach absolvierten sie ein Hörscreening und wurden in nicht schwerhörig, mäßig und mittel bis stark schwerhörig eingestuft.
Es zeigte sich, dass 30 % der schwerhörigen Teilnehmer*innen ihre Hörprobleme so nicht wahrgenommen und sich selbst nicht als schwerhörig eingeschätzt hatten. Bei den Personen mit mäßiger Schwerhörigkeit war eine solche falsche Einschätzung signifikant häufiger bei
FrauenMenschen mit niedrigem BildungsniveauMenschen mit hohem Tabak- oder Alkoholkonsum.
Ältere besonders uneinsichtig
Ältere Menschen schätzten ihr Hörvermögen vor allem falsch ein, wenn sie von einer mittleren bis starken Schwerhörigkeit betroffen waren. Verglichen mit den 50- bis 64-Jährigen war das Risiko, die eigene Schwerhörigkeit nicht wahrzunehmen, in der Altersgruppe 65-74 Jahre fast fünfmal und bei den 75- bis 89-Jährigen sogar mehr als sechsmal so hoch.
Hörscreenings statt Selbsteinschätzung
Die deutliche Diskrepanz zwischen Eigenwahrnehmung und objektiven Hörtests zeigt, dass auf Selbstangaben bezüglich des Gehörs kein Verlass ist. Um Schwerhörigkeit effektiv behandeln zu können, sind Hörscreenings unerlässlich, betonen die betonen die britischen HNO-Ärzt*innen.
Quellen: Ärztezeitung, JAMA
Was hilft bei Handarthrose?: Üble Schmerzen
Quelle: apotheken.de | 29.09.2025 | mauritius images / L_martinez / Alamy / Alamy Stock Photos
 Tabletten, Gelenkinjektionen oder Gele: Zur Linderung der Schmerzen bei Handarthrose gibt es viele medikamentöse Optionen. Doch welche davon ist am wirksamsten?
Tabletten, Gelenkinjektionen oder Gele: Zur Linderung der Schmerzen bei Handarthrose gibt es viele medikamentöse Optionen. Doch welche davon ist am wirksamsten? Vor allem Frauen betroffen
Viele Menschen leiden an einer Arthrose der Hände. Ursachen sind zum Beispiel genetische Faktoren, Gelenkverletzungen und Fehlbelastungen. Auch Hormone können eine Rolle spielen: Das zeigt sich daran, dass vor allem Frauen ab Beginn der Wechseljahre von der Handarthrose betroffen sind.
Drei Arten werden unterschieden: Die Arthrose der Finger, des Daumens und des Handgelenks. Allen gemeinsam ist der Schmerz. Um ihn zu bekämpfen, gibt es viele verschiedene Methoden. Sie reichen von der Einnahme von Schmerzmitteln bis hin zur Injektion ins Gelenk.
Kortisontabletten am effektivsten
Eine dänische Arbeitsgruppe hat jetzt anhand von 65 Studien untersucht, welche Methode am besten gegen den Arthroseschmerz hilft. Dabei wurden die Daten von fast 6000 Betroffenen analysiert. Es stellte sich heraus, dass im Vergleich zu einem Placebo (einem wirkungslosen Scheinmedikament) Glukokortikoide (Kortison) zum Schlucken am wirkungsvollsten waren. An zweiter Stelle standen nichtsteroidale Antirheumatika (NSAR) in Tablettenform, zu denen z.B. Ibuprofen, Acetylsalicylsäure und Diclofenac gehören.
Gelenkinjektionen ohne Effekt
Oft verschrieben werden bei der Handarthose Schmerzgele auf Basis von NSAR. Sie hatten dieser Analyse zufolge allerdings keinen Effekt auf die Arthroseschmerzen. Das Gleiche galt den Autor*innen zufolge für Gelenkinjektionen. Weder direkt ins Gelenk gespritzte Hyaluronsäure, noch Glukokortikoide waren besser als das Placebo. Ebenfalls als wirkungslos erwies sich Hydroxychloroquin, ein bei rheumatischen Erkrankungen oft verschriebener Wirkstoff.
Für die meisten der zahlreichenen Medikamente bei der Handarthrose lässt sich anhand der analysierten Studien keine Wirksamkeit nachweisen, resümiert das Autorenteam. Als effektiv gegen Arthroseschmerzen der Hand hätten sich nur Kortison und NSAR in Tablettenform erwiesen.
Quelle: British Medical Journal
Zweitmeinung zur Hüftprothese: Seit 2024 möglich
Quelle: apotheken.de | 22.09.2025 | mauritius images / Cavan Images / R.Maghdessian
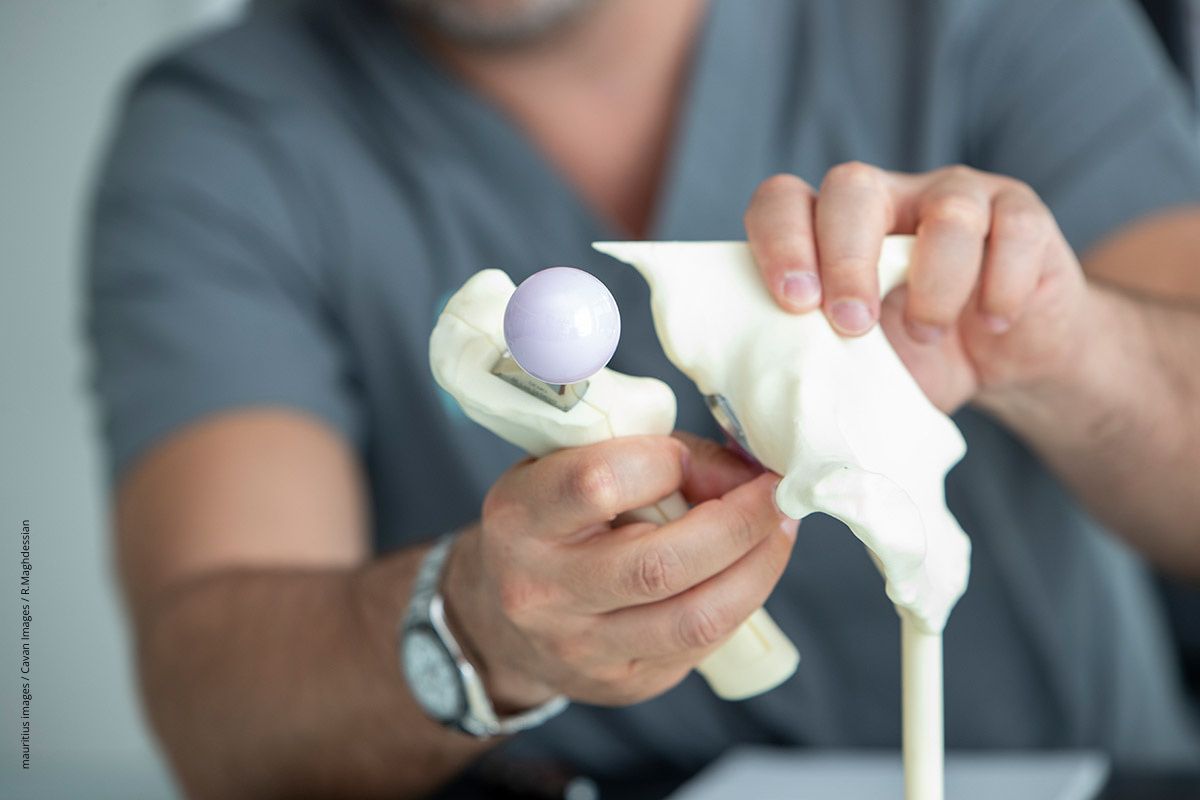 Bei ausgeprägter Arthrose wird oft das Einsetzen eines künstlichen Hüftgelenks empfohlen. Doch viele Betroffene sind unsicher, ob das wirklich die beste Maßnahme ist. Seit 2024 gibt´s Entscheidungshilfe: Wer eine Hüftprothese bekommen soll, kann sich auf Kassenkosten eine zweite Meinung dazu einholen.
Bei ausgeprägter Arthrose wird oft das Einsetzen eines künstlichen Hüftgelenks empfohlen. Doch viele Betroffene sind unsicher, ob das wirklich die beste Maßnahme ist. Seit 2024 gibt´s Entscheidungshilfe: Wer eine Hüftprothese bekommen soll, kann sich auf Kassenkosten eine zweite Meinung dazu einholen. Wenn nichts anderes mehr hilft
In Deutschland werden pro Jahr etwa 240 000 künstliche Hüftgelenke (Hüftendoprothese) eingesetzt. In etwa 75% wird der Gelenkersatz aufgrund von Arthrose nötig. Empfohlen wird eine neue Hüfte nur dann, wenn alle anderen Maßnahmen zur Behandlung der Arthrose ausgeschöpft sind. Dazu gehören schmerz- und entzündungshemmende Medikamente, Krankengymnastik, Physiotherapie und die Anpassung der Belastung.
Es ist nicht ganz einfach, bei einer Hüftgelenksarthrose den besten Zeitpunkt für das Einsetzen einer Endoprothese zu finden. Operiert man zu spät, kann das Ergebnis darunter leiden. Z.B. wenn das Gelenk schon zu eingesteift war, um durch die Prothese die volle Bewegung zurückzuerlangen. Oder wenn sich das Schmerzgedächtnis nicht „löschen“ lässt, Schmerzen also trotz reibungslos funktionierender neuer Hüfte weiter bestehen bleiben. In seltenen Fällen ist vielleicht auch der Gelenkersatz gar nicht die richtige Entscheidung für die Betroffene.
Anspruch auf eine qualifizierte zweite Meinung
Auch wenn die behandelnde Ärzt*in nach bestem Wissen und Gewissen zum Hüftersatz rät – oft bleibt bei den Betroffenen eine gewisse Unsicherheit zurück. Da hilft eine neue Entscheidung des Gemeinsamen Bundesausschusses (GbA). Danach haben gesetzlich Krankenversicherte in Zukunft das Recht, sich eine zweite Meinung einzuholen, wenn ihnen ein Hüftgelenksersatz oder der Austausch ihrer Hüftprothese empfohlen wird. Die Kosten dafür übernimmt die Krankenkasse.
Ärzt*innen für die Zweitmeinung findet man im Netz
Die Zweitmeinung gibt es von speziell qualifizierte Fachärzt*innen, im Fall der Hüftgelenksprothese z.B. aus dem Bereich der Orthopädie und Unfallchirurgie. Sie beraten die Patient*innen darüber, ob der geplante Eingriff medizinisch notwendig ist und ob es eventuell doch Behandlungsalternativen gibt.
Zweitmeinungsberechtigte Ärzt*innen findet man im Internet unter http://www.116117.de/zweitmeinung|www.116117.de/zweitmeinung. Auch die Krankenkassen beraten darüber, wer in der Nähe eine Zweitmeinung abgeben darf. Zu welchem der ermächtigten Fachleute man schließlich geht, entscheidet die Betroffene dann selbst.
Quellen: GbA, Ärztezeitung
Immobilität
Quelle: apotheken.de | 18.09.2025 |
5Immobilität (Unbeweglichkeit): Stark eingeschränkte oder vollständige Bewegungsunfähigkeit. Immobilität ist häufig die Folge eines Unfalls oder einer Erkrankung. Dauerhafte Immobilität führt nicht nur zum Abbau der Muskeln und damit der körperlichen Leistungsfähigkeit, sondern schränkt die Betroffenen massiv in ihrer persönlichen Handlungsfähigkeit und Autonomie ein. Die Folgen sind ein hoher Pflegebedarf und oft auch soziale Isolation.
Die Erkrankung
Vorkommen
In Deutschland sind etwa 7 % der Gesamtbevölkerung von gesundheitlichen Einschränkungen betroffen sein, die die Mobilität deutlich einschränken. Besonders betroffen sind Menschen in Pflegeheimen und geriatrischen Kliniken, dort liegt der Anteil bei bis zu 20 %.
Schrittweiser Verlust der Mobilität
Die Pflegewissenschaftlerin Dr. Angelika Zegelin hat den schrittweisen Verlust der Mobilität bis zur vollständigen Bettlägerigkeit in 5 Phasen eingeteilt:
Instabilität: Erste Unsicherheiten beim Gehen, häufiges Festhalten an Möbeln oder Einsatz von Gehhilfen; Angst vor Stürzen, erste Einschränkungen bei Aktivitäten außer Haus. Ereignis: Ein Sturz, eine akute Erkrankung oder ein anderes einschneidendes Erlebnis (siehe unter Ursachen) löst eine Verschlechterung der Beweglichkeit aus. Oft wird dies von der wachsenden Angst vor Bewegung begleitet. Immobilität: Überwiegend sitzende oder liegende Lebensweise, wobei ein selbstständiges Aufstehen stark eingeschränkt oder sogar nur mit fremder Hilfe möglich ist. In dieser Phase wird meist ein Rollstuhl verwendet. Örtliche Fixierung: Die betroffene Person kann das Bett nicht mehr selbstständig verlassen. Um vom Bett in den Rollstuhl oder in den Sessel zu gelangen, ist intensive Unterstützung erforderlich. Vollständige Immobilität: In dieser letzten Phase bleibt die betroffene Person 24 Stunden am Tag im Bett. Sie ist komplett auf die Hilfe anderer angewiesen.
Ursachen
Immobilität kann durch viele Ursachen ausgelöst werden. Häufig sind mehrere Faktoren gleichzeitig beteiligt. Typische Auslöser sind
Sturzereignisse und Unfälle: Knochenbrüche (v. a. Oberschenkelhalsbruch) und Verletzungen nach Stürzen sind der häufigste Einzelgrund, vor allem im Alter. Chronische Gelenkerkrankungen: Arthrose und Arthritis führen über Schmerzen und Steifheit zur Bewegungsvermeidung. Altersbedingte Gebrechlichkeit (Frailty): Kraftverlust, Gleichgewichts- und Koordinationsstörungen sowie Muskelschwäche bewirken oft, dass sich alte Menschen kaum noch bewegen. Neurologische Erkrankungen: Schlaganfall, Multiple Sklerose und Parkinson-Krankheit beeinträchtigen die Bewegungsfähigkeit häufig. Osteoporose: Durch eine verminderte Knochenqualität kommt es leichter zu Knochenbrüchen mit anschließender Immobilität. Herz-Kreislauf- und Atemwegserkrankungen: Herzinsuffizienz und COPD führen zu körperlicher Schwäche und reduzierter Belastbarkeit. Psychische Erkrankungen: Depression, Demenz und Angststörungen reduzieren den Bewegungsdrang und können zur Immobilisierung führen. Langwierige Krankenhausaufenthalte und betonte Schonung: Nach operativen Eingriffen, schweren Erkrankungen oder ärztlich verordneter Bettruhe.
Behandlung
Die Behandlung der Immobilität richtet sich nach deren Ursache und nach der individuellen Situation der Patient*in. Die Ziele sind die Selbstständigkeit so gut wie möglich zu erhalten oder wieder herzustellen, Komplikationen wie Thrombosen und Dekubitus zu verhindern und die Lebensqualität zu verbessern. Meist ist dazu eine interdisziplinäre Zusammenarbeit erforderlich. Neben den Pflegenden sind von Seiten der Ärzteschaft vor allem die Hausärzt*in, aber auch Orthopäd*innen, Neurolog*innen oder Geriater*innen beteiligt. Hinzu kommen rehabilitierende Maßnahmen durch entsprechendes Fachpersonal.
Folgende Maßnahmen können helfen:
Physiotherapie: Mit aktivem Kraft- und Bewegungstraining unter Anleitung von Physiotherapeut*innen können die Muskeln gestärkt und die Beweglichkeit verbessert werden. Ergotherapie: Um Autonomie und Lebensqualität so gut wie möglich zu fördern, trainiert man mit den Betroffenen Alltagsfähigkeiten wie Aufstehen, Gehen und Ankleiden, meist kombiniert mit Hilfsmitteln (z. B. Greifhilfen, Rollatoren). Medikamentöse Behandlung: Oft hindern Schmerzen die Betroffenen daran, sich zu bewegen. In diesen Fällen ist eine individuelle Schmerztherapie hilfreich. Bei bestimmten Ursachen (z. B. Sarkopenie) verordnet die Ärzt*in Vitamin-D-Präparate, häufig auch zusätzlich Proteinpräparate. Prävention und Behandlung von Komplikationen: Mit regelmäßigem Umlagern, Hautpflege, Unterstützung bei Ausscheidungen und Wundversorgung beugt man Druckgeschwüren vor. Psychologische Unterstützung: Psychotherapie (z. B. bei Depressionen), soziale Aktivierung und Förderung der Kontaktaufnahme helfen gegen emotionalen Rückzug und Isolation. Ernährungsberatung: Eine ausgewogene, proteinreiche Ernährung unterstützt den Muskelaufbau und vermindert den Muskelabbau bei Immobilität.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
Körperpflege. Immobile Menschen schwitzen besonders viel. Pflegende sollten das im Hinterkopf behalten, weil verschwitzte Körperteile für Infektionen und Entzündungen anfällig sind. Gefährdet sind vor allem die Bereiche mit Hautfalten, z. B. die Brustfalten bei Frauen, Bauch- und Nackenfalten bei übergewichtigen Kranken, aber auch die Leistenbeugen, die Oberschenkelinnenseiten, die Zehenzwischenräume und die Analfalte. Diese Körperstellen müssen besonders sorgfältig gewaschen und getrocknet werden. Eine milde Seife ist erforderlich, um Schweiß wirklich zu entfernen.
Bei Kranken, die stark schwitzen, können diese Stellen nach dem Waschen und Trocknen auch dünn gepudert werden. Zum Trockenhalten eignen sich außerdem kleine Leinenläppchen oder ausgezogene Mulltupfer, die zwischen die Hautfalten gelegt und bei jedem Waschen erneuert werden.
Druckgeschwüre behandeln und vorbeugen. Druckgeschwüre (Dekubitus) sind eines der folgenschwersten und am meisten verbreiteten Probleme bettlägeriger Menschen. Folgende Maßnahmen helfen, den Druck auf gefährdete Körperstellen zu entlasten:
Mobilisieren geht vor Lagern: Jede Bewegung, die von den Betroffenen selbstständig ausgeführt wird, unterstützt die Druckentlastung. Zahlreiche Übungen können auch im Bett durchgeführt werden, z. B. das Anspannen der Gesäßmuskulatur oder das Anwinkeln der Beine. Regelmäßig Umlagern: Häufiges Umlagern, z. B. alle 2 Stunden, vermeidet einseitige Druckbelastung. Fersen frei lagern: Die Fersen sind besonders gefährdet, ein Druckgeschwür zu entwickeln. Sie sollten deshalb oft frei lagern, z. B. indem ein Kissen unter die Unterschenkel gelegt wird. Sanitätshäuser bieten Weichlagerungskissen an, die auch das Freilagern anderer Körperteile ermöglichen. Antidekubitusmatratzen: Sie verringern den Auflagedruck durch eine integrierte Pumpe, die automatisch Luft in die Matratze einsaugt und ablässt.
Hilfsmittel gegen Dekubitus werden von den Krankenkassen bezahlt, wenn aufgrund von Krankheit oder Behinderung dauerhaftes Liegen erforderlich ist, das zu einem erhöhten Dekubitusrisiko führt. Voraussetzungen dafür sind eine ärztliche Verordnung, ein Antrag sowie eine nachweisliche Einschätzung des Risikos.
Prävention
Um möglichst lange mobil zu bleiben, empfiehlt sich so viel Bewegung wie möglich. Menschen zwischen 18 und 64 Jahren sollten sich pro Woche mindestens 2,5 bis 5 Stunden moderat bewegen. Für über 65-Jährige ist es empfehlenswert, neben der Fitness auch Kraft, Gleichgewicht und Koordination zu trainieren.
Bei alten Menschen sollte der Grad der Mobilität regelmäßig getestet werden. Auf diese Weise werden beginnende Einschränkungen früher erkannt und man kann ihnen gegensteuern.
In der Pflege ist es wichtig, alte Menschen in ihrer körperlichen Bewegung aktiv zu unterstützen. Ob bei der Körperpflege oder im täglichen Leben - je mehr ein alter Mensch noch selbst machen kann, desto besser ist dies für die Mobilität. Manche Heimbewohner*innen freuen sich beispielsweise, wenn sie beim Tischdecken, Blumengießen oder kleineren Essensvorbereitungen helfen können.
Gruppenaktivitäten wie gemeinsame Spaziergänge, Tanzen oder Gymnastik fördern die körperliche Bewegung und die sozialen Kontakte und tragen so zu mehr Mobilität bei.
Kreatin hilft alten Muskeln: Nicht nur für Sportler*innen
Quelle: apotheken.de | 27.08.2025 | mauritius images / Tatiana Chekryzhova / imageBROKER
 Kreatin unterstützt nicht nur Sportler*innen beim Muskelaufbau – auch bei älteren Menschen entfaltet der Muskelbooster positive Effekte.
Kreatin unterstützt nicht nur Sportler*innen beim Muskelaufbau – auch bei älteren Menschen entfaltet der Muskelbooster positive Effekte. Kreatin gibt Power
Kreatin ist eine körpereigene Substanz, die in Leber und Nieren produziert wird. Zusätzlich zu den dort täglich hergestellten 1–2 g nehmen wir Kreatin auch über die Nahrung auf, insbesondere durch rotes Fleisch. In 200 g sind etwa 1 g enthalten.
Fast der gesamte Kreatinvorrat des Körpers befindet sich in der Skelettmuskulatur. Dort unterstützt es den Energiestoffwechsel und spielt besonders bei kurzzeitigen, intensiven Belastungen eine Rolle. Sportler*innen machen sich diesen Effekt gern zunutze: Durch die Einnahme von Kreatin steht ihren Muskeln beim Training mehr Energie zur Verfügung. Die Leistung wird gesteigert und der Muskelaufbau gefördert – das ist inzwischen gut belegt.
Hilfe gegen altersbedingten Muskelabbau
Aufgrund dieser Erkenntnisse ist Kreatin mittlerweile ins Blickfeld der Geriatrie gerückt. Denn alte Menschen leiden besonders häufig unter Muskelschwund (Sarkopenie). Das liegt daran, dass ein gewisser Muskelabbau zu den natürlichen Alterungsprozessen dazugehört.
Kreatin könnte diesem Abbau entgegensteuern. Denn auch wenn die Studienlage nicht ganz eindeutig ist, gehen Expert*innen davon aus, dass die Gabe von Kreatin in Kombination mit regelmäßigem Krafttraining Muskelkraft und -masse bei älteren Menschen verbessert. Frauen sprechen allerdings etwas weniger auf Kreatin an als Männer. Die Gründe hierfür sind noch unklar.
Vorher Leber und Nieren prüfen
Als empfohlene Dosis für ältere Menschen gelten 3 bis 5 g Kreatin täglich – kombiniert mit ausreichender Eiweißzufuhr und regelmäßigem Krafttraining. Am effektivsten ist die Gabe im Rahmen eines ganzheitlichen Konzepts. Dabei sollte zunächst mit einem Fragebogen und einer Handkraftmessung der Ist-Zustand erfasst werden. Hilfreich ist zudem die Beurteilung der Körperzusammensetzung, z.?B. mittels Bioimpedanzanalyse.
Anschließend kann ein individueller Bewegungsplan inklusive Kreatinsupplementierung erstellt werden. Insgesamt gilt die Einnahme von Kreatin für gesunde Menschen als sicher. Bei Nieren- oder Lebererkrankungen muss jedoch individuell geprüft werden, ob eine Supplementierung unbedenklich ist. Aufgrund fehlender Daten sollten Schwangere, Stillende und Kinder derzeit auf Kreatin verzichten.
Quelle: medscape
Blutdruck-Therapie senkt Demenzrisiko: Auch im Alter wichtig
Quelle: apotheken.de | 14.07.2025 | mauritius images / Perfect Wave
 Auch bei alten Menschen sollte man eine optimale Blutdruckkontrolle anstreben. Denn wenn bei ihnen eine Hypertonie gut eingestellt ist, entwickeln sie seltener eine Demenz.
Auch bei alten Menschen sollte man eine optimale Blutdruckkontrolle anstreben. Denn wenn bei ihnen eine Hypertonie gut eingestellt ist, entwickeln sie seltener eine Demenz. Bei hohem Blutdruck droht Demenz
Ein zu hoher Blutdruck im mittleren Lebensalter gilt als Risikofaktor für eine spätere Demenz. Ob eine schlechte Blutdruckeinstellung auch bei Senior*innen gefährlich für das Gehirn ist, haben jetzt australische Forschende untersucht.
Sie durchforsteten dafür 17 Studien und analysierten die Krankendaten von knapp 35 000 Menschen über 60 Jahren. Diese wurden in drei Gruppen eingeteilt: Blutdruckgesunde Menschen, Menschen, die einen behandelten Bluthochdruck hatten und untherapierte Menschen mit Bluthochdruck. Die mittlere Nachbeobachtungszeit betrug 4,3 Jahren, der Fokus lag auf der Entwicklung einer Demenz.
Kein höheres Demenzrisiko als Gesunde
Es stellte sich heraus, dass Personen mit unbehandeltem Bluthochdruck ein um 42 Prozent höheres Demenzrisiko hatten als die gesunden Menschen. Auch gegenüber den Personen, deren Blutdruck mit Medikamenten eingestellt war, war das Risiko der Unbehandelten erhöht – und zwar um immer noch 26 Prozent. Behandelte Hochdruckkranke unterschieden sich dagegen in ihrem Demenz-Risiko nicht von Gesunden, wie die Berechnung ergab.
Alter, Geschlecht und der Blutdruck zu Beginn der Studie beeinflussten die Entwicklung einer Demenz nicht. Das Fazit der Wissenschaftler*innen: Auch im fortgeschrittenen Alter sollte der Blutdruck konsequent therapiert werden. Denn die Blutdruckkontrolle scheint auch bei alten Menschen eine wichtige Möglichkeit zu sein, einer Demenz vorzubeugen.
Quelle: Ärztezeitung
